Die Sepsis ist ein lebensbedrohliches Krankheitsbild, deren Relevanz immer weiter steigt. Kürzlich wurden die Definition der Sepsis und die klinischen Kriterien zur Krankheitsbewertung aktualisiert. Dies hat auch Konsequenzen für die Intensivpflege.
Jahrzehntelang war der Begriff der Septikämie gebräuchlich, der das Krankheitsbild der Sepsis auf fieberhafte klinische Zustände beschränkte, bei denen eine positive Blutkultur vorlag.
Im Jahr 1992 wurde der Bezug auf die Blutkultur als Diagnosekriterium verlassen. Stattdessen prägte der Intensivmediziner Roger Bone den Begriff des SIRS (Systemic Inflammatory Response Syndrome, systemische inflammatorische Reaktion) (Bone et al. 1992). Ein SIRS lag vor, wenn zwei oder mehr der folgenden Entzündungszeichen nachgewiesen wurden:
- Fieber oder Hypothermie (Körpertemperatur über 38 °C oder unter 36 °C),
- Tachykardie (Herzfrequenz über 90 pro Minute),
- Tachypnoe (Atemfrequenz über 20 pro Minute) oder arterieller Kohlendioxidpartialdruck (PaCO2) unter 4,3 kPa (unter 32 mmHg),
- Leukozyten > 12 x 109/l (Leukozytose) oder < 4 x 109/l (Leukopenie) oder mehr als zehn Prozent Stabkernige.
Eine Sepsis wurde von Bone angenommen, wenn mindestens zwei SIRS-Kriterien erfüllt waren und zusätzlich der Nachweis einer Infektion vorlag oder der hochgradige Verdacht bestand. Eine schwere Sepsis war definiert als Sepsis plus Organversagen, zum Beispiel eine septische Enzephalopathie mit Vigilanzminderung und akuter Verwirrtheit, Dysfunktion von Nieren oder Lunge, arterielle Hypotension oder dergleichen. Ein septischer Schock erforderte die Kriterien der arteriellen Hypotension trotz adäquater Flüssigkeitszufuhr und die Notwendigkeit des Einsatzes eines Vasopressors zur Stabilisierung des Blutdrucks.
Im Laufe der Jahre zeigte sich jedoch, dass die diagnostischen Kriterien der Definition von Bone et al. (1992) nur einen Teil des septischen Krankheitsbilds erfassten. Die SIRS-Kriterien sind unspezifisch und zum Teil sehr schnell erfüllt, wie Tachykardie und Tachypnoe. Des Weiteren gibt es Patienten ohne SIRS-Kriterien, die trotzdem eine schwere Sepsis haben, weil ein Infektionsfokus vorliegt und eine Organdysfunktion besteht.
Künftiges Hauptkriterium ist die Organdysfunktion
Vor diesem Hintergrund sind Anfang 2016 im „Journal of the American Medical Association (JAMA)“ eine neue Sepsis-Definition und neue Kriterien zur Bewertung der Sepsis veröffentlicht worden (Singer et al. 2016).
Die Aktualisierung wurde von einer Arbeitsgruppe von 19 Klinikern und Grundlagenwissenschaftlern vorbereitet, an der Endfassung wirkten Wissenschaftler von 31 weiteren Fachgesellschaften mit. Die Publikation begründeten die Autoren damit, dass seit der letzten Überarbeitung der Definition vor 15 Jahren zahlreiche neue Erkenntnisse den Blick auf das Syndrom stark verändert und somit eine Aktualisierung nötig gemacht haben.
Die Expertengruppe empfiehlt, Sepsis künftig als lebensbedrohliche Organdysfunktion zu definieren, die als Folge einer fehlregulierten Antwort des Körpers auf eine Infektion auftritt. Von einem septischen Schock soll ab sofort die Rede sein, wenn besonders schwere Störungen der Zirkulation und des Stoffwechsels die Sterblichkeit deutlich erhöhen. Begriffe wie Septikämie und SIRS sollen nicht mehr verwendet werden.
Nach neueren pathophysiologischen Erkenntnissen liegt bei einer Sepsis immer eine Organdysfunktion vor. Dysfunktionen eines oder mehrerer Organe können zu Beginn des septischen Geschehens noch maskiert sein, bestimmen jedoch entscheidend die weitere Prognose. Die Aufnahme des Kriteriums „Organdysfunktion“ schien der Arbeitsgruppe daher für eine neue Sepsis-Definition unabdingbar.
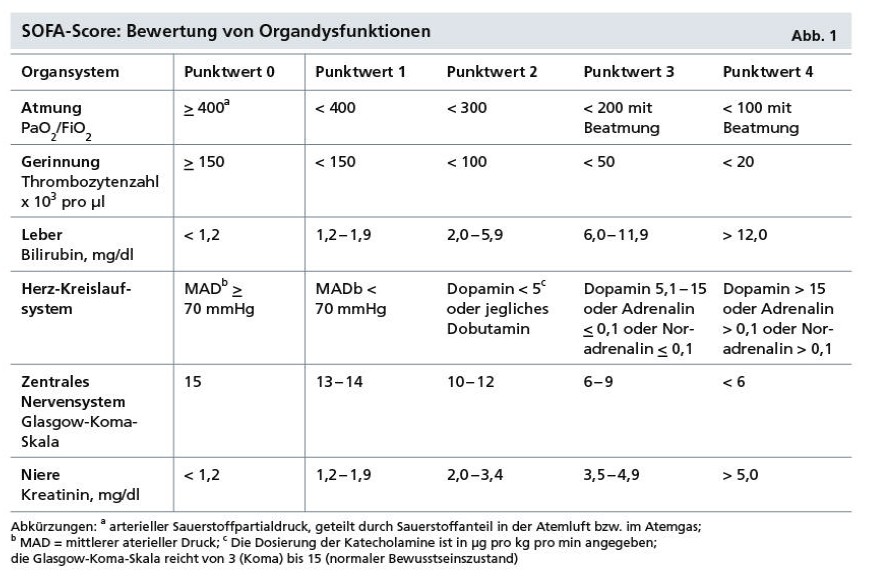
Die Arbeitsgruppe evaluierte verschiedene Möglichkeiten, um das Vorliegen von Organdysfunktionen objektiv zu erfassen. Sie kam zu der Auffassung, dass sich der seit den 1990er-Jahren etablierte SOFA-Score am besten dafür eignet. Das Akronym bedeutet „Sepsis-related Organ Failure Assessment“. Es handelt sich um einen intensivmedizinischen Punktescore, der die in Abbildung 1 aufgeführten Parameter umfasst.
Ab einem Punktwert von 2 im SOFA-Score steigt die Mortalität von Intensivpatienten nach Literaturerfahrungen auf etwa zehn Prozent an. Dieser Wert ist höher als die Letalität eines akuten erstmaligen Herzinfarkts, der etwa acht Prozent beträgt. Damit ist ein SOFA-Punktwert von 2 und höher in Verbindung mit den Zeichen einer akuten Infektion nach Auffassung der Autoren geeignet, eine schwerwiegende Sepsis von einer unkomplizierten systemischen Infektion abzugrenzen.
Der SOFA-Score eignet sich vor allem für Patienten auf der Intensivstation, da er unter anderem die Durchführung einer Blutgasanalyse voraussetzt. Für die Präklinik und Normalstationen ist nach Auffassung der Autoren ersatzweise der Quick-SOFA für eine rasche Identifikation von Sepsis-Patienten ohne Laborparameter und Blutgasanalyse geeignet. Er ist positiv, wenn zwei der drei folgenden Kriterien erfüllt sind:
- Atemfrequenz höher als 22 pro Minute,
- veränderte Bewusstseinslage,
- systolischer Blutdruck unter 100 mmHg.
Diagnose bei alten Patienten schwierig
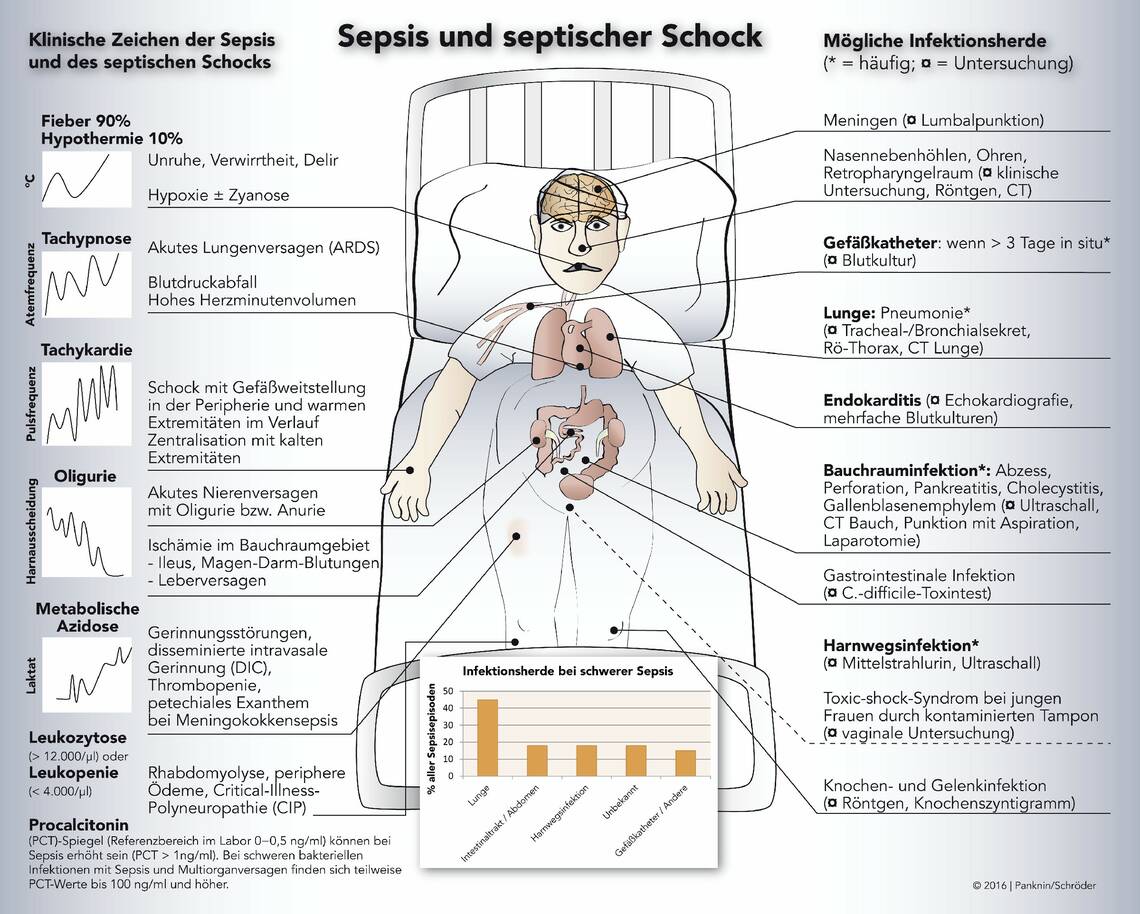
Beim Verdacht auf eine Sepsis muss sofort ein Arzt informiert werden. Pflegende, die Patienten mit fieberhaften Allgemeininfekten auf der Station betreuen, haben den intensivsten Kontakt mit den Betroffenen. Ihnen kommt daher eine Schlüsselfunktion bei der frühzeitigen Erkennung einer Sepsis zu. Jede neu aufgetretene akute Verwirrtheit sollte bis zum Beweis des Gegenteils an eine Sepsis denken lassen. Eine Übersicht der klinischen Zeichen der Sepsis und des septischen Schocks zeigt Abbildung 2.
Abb. 2
Pflegewissenschaftliche Studien haben sich in den vergangenen Jahren vermehrt mit der Frage beschäftigt, ob Pflegende die Zeichen einer Sepsis frühzeitig erkennen können oder ob bestimmte klinische Konstellationen für sie schwierig zu interpretieren sind (Santos et al. 2015). Resümee der Forscher: Es kann für Pflegende durchaus schwierig sein, eine Sepsis von einer postoperativen systemischen Entzündungsreaktion zu unterscheiden.
Weiterhin konstatieren die Wissenschaftler, dass die wesentlichen Frühzeichen einer Sepsis Verwirrtheit, verminderte Urinausscheidung und respiratorische Insuffizienz sind. Sie sollten immer Anlass sein, eine Sepsis zu vermuten.
Besonders bei alten Menschen ist es schwer, eine Sepsis eindeutig festzustellen. Beim geriatrischen Patienten zeigt sich oftmals eine gering ausgeprägte klinische Symptomatik mit schleichendem Verlauf. Die üblicherweise zu erwartenden Hinweise auf ausgeprägte Organfunktionsstörungen fehlen häufig.
Klinisch atypische Verläufe schwerer Infektionen im Alter haben zur Folge, dass die schwerwiegende Erkrankung oftmals zu spät diagnostiziert und verzögert therapiert wird, was zu Komplikationen oder zum Tod des Patienten führen kann.
Das Kardinalsymptom des Fiebers – bei einer bakteriellen Infektion – ist in über 30 Prozent der Fälle beim älteren Patienten nicht vorhanden (Lamantia et al. 2014). Zur weiteren Abklärung mit Fokussuche dienen bildgebende Verfahren wie die Röntgenthoraxaufnahme, die Ultraschalluntersuchung und die Computertomografie. Zur mikrobiologischen Diagnostik erfolgen die Abnahme von Blutkulturen, die Gewinnung von Bronchialsekret und die Durch- führung von Wundabstrichen.
Rasches Handeln essentiell
Um ein rasches und strukturiertes Handeln zu erleichtern, führten Rivers und Mitarbeiter aus dem Universitätsklinikum Detroit ein standardisiertes Vorgehen für die ersten sechs Stunden nach der Diagnosestellung eines septischen Schocks ein. Die vorgeschlagenen Maßnahmen wurden 2012 von der internationalen Sepsiskampagne (Surviving Sepsis Campaign, SSC) mit leichten Modifikationen übernommen (Abb. 3).
Durchzuführen in den ersten drei Stunden:
- Bestimmung des Plasma-Lactatwerts
- Abnahme von Blutkulturen vor Beginn der Antibiotikatherapie
- Beginn einer empirischen Therapie mit Breitspektrumantibiotika
- intravenöse Flüssigkeitsgabe (30 ml/kg KG Kristalloide) bei arterieller Hypotension oder Plasma-Lactatwert > 4 mmol/l
Durchzuführen in den ersten sechs Stunden:
- bei Nichtansprechen auf Flüssigkeit zur Stabilisierung des Blutdrucks Gabe von Katecholaminen (erste Wahl: Noradrenalin) bis zum Erreichen eines arteriellen Mitteldrucks von > 65 mmHg
- bei persistierender arterieller Hypotension trotz Flüssigkeitsersatz (septischer Schock) oder initialem Plasma-Lactatwert > 4 mmol/l: Messung des zentralen Venendrucks*
- Messung der zentralvenösen Sauerstoffsättigung (ScvO2): Zielwert > 70 %
- erneute Bestimmung des Plasma-Lactats, wenn Initialwert erhöht
* Die Bestimmung des zentralen Venendrucks wird in der S3-Leitlinie „Intravasale Volumentherapie beim Erwachsenen“ nicht empfohlen
Quelle: Dellinger RP, Levy MM, Rohdes A, Annane D. et al. Surviving sepsis campaign: International guidelines for management of severe sepsis and septic shock: 2012. Crit Care Med 2013, 41: 580–637
Im Wesentlichen sieht das Konzept vor, die parenterale Gabe von Flüssigkeit und die Maßnahmen zur Optimierung des Sauerstoffangebots an festen pathophysiologischen Zielwerten auszurichten. Für das Bündel werden heute üblicherweise die Begriffe „early goal directed therapy“ (EGDT, frühe zielorientierte Therapie) oder „Maßnahmenbündel der ersten sechs Stunden“ verwendet. Zwei kürzlich publizierte Metaanalysen zeigten, dass ein wissenschaftlicher Beleg für das Konzept nach wie vor aussteht.
Zusammenfassung: Die Sepsis-Mortalität hat sich in den vergangenen Jahren trotz Verbesserung antiinfektiver und intensivmedizinischer Therapien nicht wesentlich verändert und ist weiterhin beäng- stigend hoch. Es ist anzunehmen, dass durch die veränderte Bevölkerungsdemografie mit vermehrt älteren und multimorbiden Patienten sowie zunehmender Multiresistenz von Erregern gehäuft komplizierte septische Krankheitsbilder auftreten.
Es ist schwierig, die Diagnose Sepsis zu stellen, da kein singulärer Laborparameter zur Verfügung steht, der eine Sepsis im Frühstadium voraussagen kann. Bei kritisch kranken und älteren Patienten ist die Feststellung des Krankheitbilds erschwert, da die typischen Primärsymptome der Sepsis wie Fieber, Hypothermie, Schüttelfrost, Hyperventilation, Bewusstseinsstörungen und Hautveränderungen oftmals fehlen.
Kernelemente einer erfolgreichen Sepsis-Therapie sind die Früherkennung inklusive Identifikation des Infektfokus. Wichtig sind weiterhin die früh einsetzende Antibiotikatherapie und eine zügige ziel- orientierte Stabilisierung der Hämodynamik.
Die Vorbeugung nosokomialer Infektionen ist für viele Patienten entscheidend, da die meisten Fälle von Sepsis bis zum septischen Schock darauf zurückzuführen sind. Intensive Hygienemaßnahmen zielen darauf ab, Infektionen im Krankenhaus zu ver- meiden. Vor allem für Intensivpatienten sollten alle effektiven Prophylaxe- und Therapiestrategien ausgeschöpft werden.
Bone RC et al. Definitions for sepsis and organ failure and guidelines for the use of innovative therapies in sepsis. Chest 1992; 101: 1644–1655
Lamantia MA et al. Screening for delirium in the emergency department: a systematic review. Ann Emerg Med 2014; 63: 551–552
Santos PS et al. A practical guide to the diagnosis, treatment and prevention of neonatal infections. Pediatr Clin North Amer 2015; 62: 491–508
Singer M et al. The Third International Consensus definitions for sepsis and septic shock (sepsis3). JAMA 2016; 315: 801–810
Die Autorengruppe: Hardy-Thorsten Panknin; Prof. Dr. med. Ursula Müller-Werdan, Evangelisches Geriatriezentrum Berlin gGmbH, Lehrstuhl für Geriatrie der Charité – Universitätsmedizin Berlin; Prof. Dr. med. Stefan Schröder, Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie, Krankenhaus Düren