Die S3-Leitlinie zur nicht- invasiven Beatmung als Therapie der akuten Ateminsuffizienz wurde erstmals 2008 veröffentlicht. In der nun aktualisierten Fassung hat die Expertengruppe zahlreiche Empfehlungen entsprechend der aktuell verfügbaren Evidenz angepasst. Die wichtigsten Inhalte im Überblick.
Die akute respiratorische Insuffizienz (ARI) ist ein akut lebensbedrohliches Krankheitsbild. Zwei Formen werden unterschieden: Akute Lungenerkrankungen – etwa das Acute Respiratory Distress Syndrome (ARDS) und das kardiale Lungenödem – führen zur Hypoxämie als führendes Symptom, während bei einer Erschöpfung der Atmung die Hyperkapnie als Hauptsymptom gilt. Hier sind vor Erkrankungen wie die Chronisch obstruktive Lungenerkrankung (COPD), die kardiale Dekompensation und die Adipositas bedingte Hypoventilation als Grunderkrankungen zu nennen.
Vor allem bei den hyperkapnischen Formen der ARI kommt die nicht-invasive Beatmung (non-invasive ventilation, NIV) als Therapieform zum Einsatz, gelegentlich auch bei den hypoxämischen Formen.
Die Intubations- und Mortalitätsraten, der Aufenthalt auf der Intensivstation und die Behandlungskosten im Krankenhaus können mit der NIV effektiv reduziert werden.
Was wird empfohlen?
Die Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin hat im vergangenen Jahr die neue S3-Leitlinie „Nicht-invasive Beatmung als Therapie der akuten respiratorischen Insuffizienz“ veröffentlicht. Elf weitere Fachgesellschaften waren an der Erstellung beteiligt. Als wesentliches Ziel der Leitlinie nennen die Autoren die weitere Verbreitung und Etablierung der NIV als Therapieform der ARI auf Grundlage der heute verfügbaren wissenschaftlichen Evidenz. Besonders in der Akutmedizin komme die NIV bei Patienten mit ARI bislang unzureichend zum Einsatz.
Im allgemeinen Teil der Leit-linie wird – wie bereits in der Vorgängerversion – empfohlen, die NIV möglichst als Standardtherapie der ARI einzusetzen, um die Komplikationen der invasiven Beatmung zu vermeiden.
Weiterhin wird im Einzelfall empfohlen, einen NIV-Versuch bei komatösen Patienten mit hyperkapnischer ARI durchzuführen. Dies sollte kurzfristig zu einer Besserung der Ventilation und zur Steigerung der Vigilanz führen. Ist dies nicht der Fall, muss eine Intubation erfolgen.
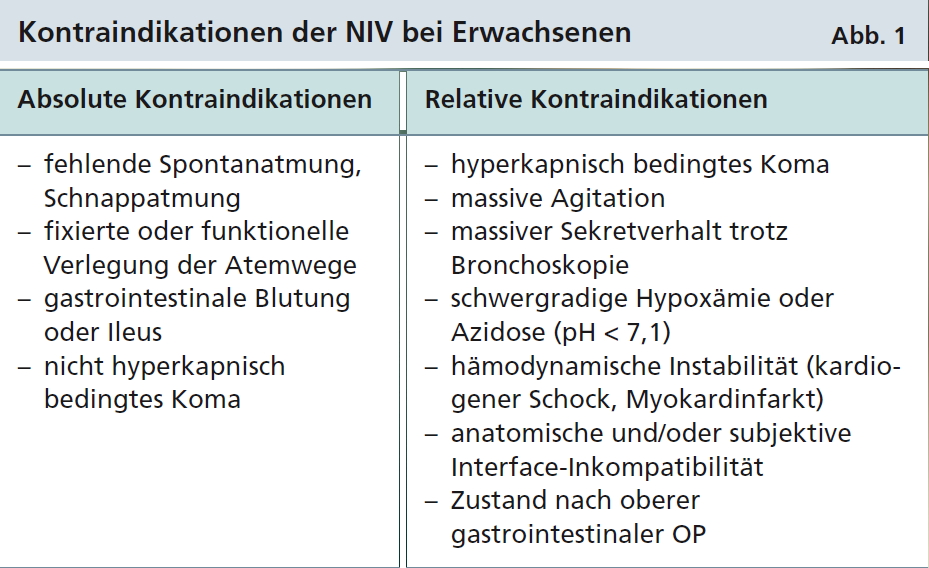
Eine Veränderung stellt die Behandlung komatöser Patienten dar. Das hyperkapnische Koma stellt nur noch eine relative Kontraindikation für eine NIV dar; hier sollte ein Therapieversuch unternommen werden. Weitere Kontraindikationen zeigt Abbildung 1.
Empfehlungen angepasst
Wesentliche Veränderungen zur Vorversion sind die Anpassungen von Empfehlungen aufgrund wissenschaftlicher Fortschritte und einer verbesserten Datenlage. Die hyperkapnische respiratorische Insuffizienz erhält weiterhin eine breite Empfehlung zur NIV, die auch außerklinisch fortgeführt werden soll. Die akut hypoxämische respiratorische Insuffizienz im Rahmen der kardialen Lungenembolie sollte bereits frühzeitig mittels CPAP-Beatmung behandelt werden, während bei den sonstigen hypoxämischen Ursachen, zum Beispiel Immunsuppression und ARDS, die Empfehlungen eher abgeschwächt wurden. Während Patienten mit einem rein hypoxämischen Extubationsversagen nicht von NIV profitieren, behält sie ihren hohen Stellenwert bei hyperkapnischer respiratorischer Insuffizienz, etwa bei COPD. Hier wird die frühzeitige Extubation und NIV deutlich empfohlen. Die Empfehlungen zur perioperativen und periinterventionellen NIV wurden verstärkt.
Westhoff M, Schönhofer B, Neumann P Bickenbach J, Barchfeld T, Becker H, Dubb R, Fuchs H, Heppner JH, Janssens U, Jehser T, Karg O, Kilger E, Köhler HD, Köhnlein T, Max M, Meyer FJ, Müllges W, Putensen C, Schreiter D, Storre JH, Windisch W. S3-Leitlinie Nicht-invasive Beatmung als Therapie der akuten respiratorischen Insuffizienz. Herausgegeben von der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (AWMF)
Schönhofer B, Kuhlen R, Neumann P, Westhoff M, Berndt C, Sitter H. Nichtinvasive Beatmung als Therapie der akuten respiratorischen Insuffizienz. S3-Leitlinie herausgegeben von der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin. Non-invasive Mechanical Ventilation in Acute Respiratory Failure Clinical Practice Guidelines on behalf ot the German Society of Pneumology and Ventilatory Medicine. Pneumologie 2008; 62: 449–479
Jerrentrup A. S3-Leitlinie „Nicht-invasive Beatmung als Therapie der akuten respiratorischen Insuffizienz“. Intensiv- und Notfallbehandlung 2016 (1); 41: 15–19