Eine frühe Mobilisierung intubiert beatmeter Patienten setzt eine gute Toleranz des Endotrachealtubus voraus. Eine neue Checkliste, die von einem internationalen Team entwickelt wurde, soll Pflegende befähigen, die Tubustoleranz adäquat einzuschätzen.
Die Versorgung intubiert beatmeter Patienten gehört zum originären und selbstständig ausgeführten Aufgabenbereich von Pflegenden auf der Intensivstation. Dies schließt die medizinische Therapie, zum Beispiel die Steuerung der Analgesie und Sedierung, in einem vorgegeben Rahmen oftmals ein.
Ziele der Pflege des beatmeten Patienten sind unter anderem die ausreichende Analgesie, die Vermeidung von Agitation und Angst sowie die Toleranz der durchgeführten Maßnahmen.
Weitere Ziele sind, die Selbstbestimmung des Patienten zu fördern und Komplikationen zu vermeiden. Die Versorgung soll gemäß der aktuellen Erkenntnisse der Intensivmedizin und -pflege professionell, geplant und effizient gestaltet werden.
Es gilt als gesichert, dass eine zu lang andauernde und zu tiefe Sedierung die Komplikations- und Mortalitätsraten erhöht. Ein Paradigmenwechsel – weg vom tief sedierten Patienten, hin zum wachen, schmerz- und stressfreien sowie im optimalen Fall aktiv mitarbeitenden Patienten – beruht auf den evidenten Erkenntnissen der vergangenen Jahre (DGAI 2015).
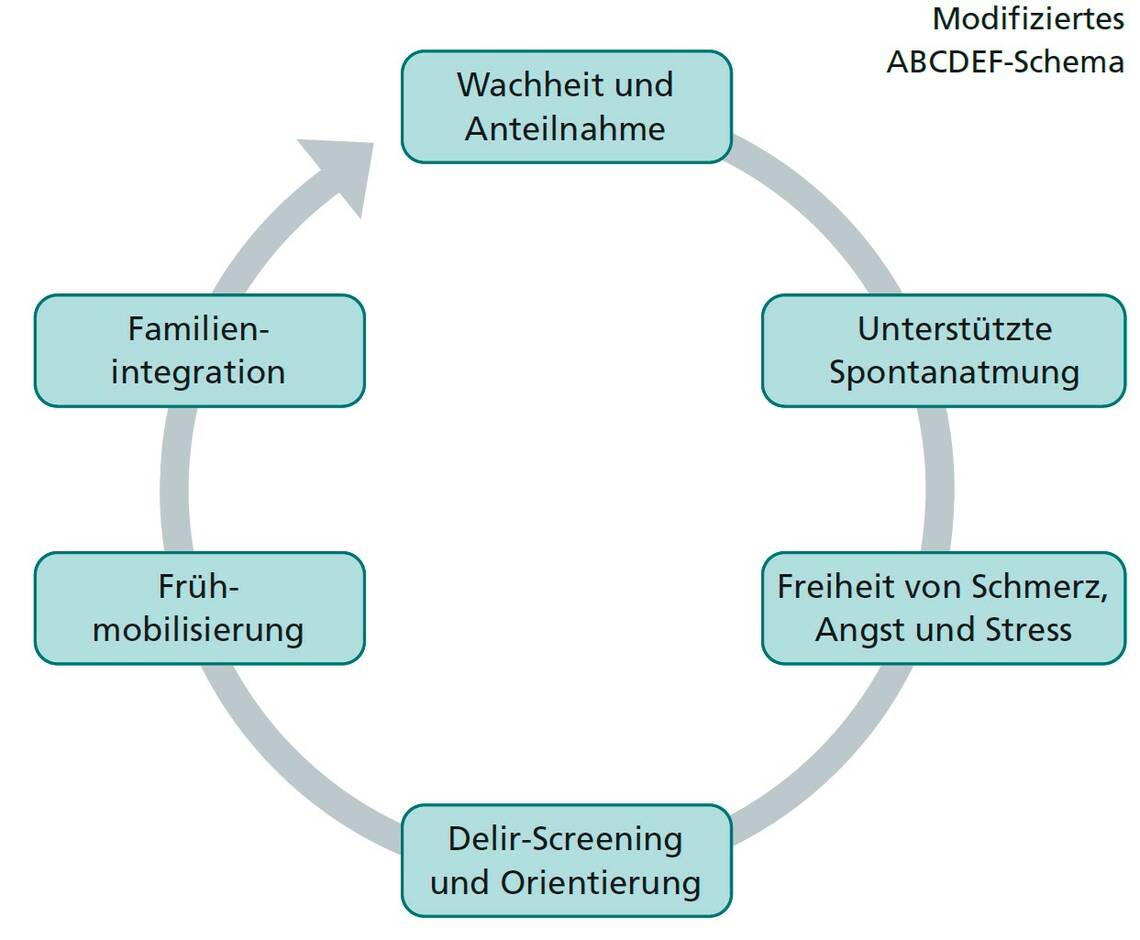
Die moderne Intensivtherapie orientiert sich aktuell am ABCDEF-Schema (Abb. 1). Die Maßnahmen sollen dazu beitragen, dass Intensivtherapie-assoziierte Komplikationen vermieden werden. Im Vordergrund steht die Wachheit des Patienten, um assistierte Spontanatmung, Mobilisation, Delir-Screening und Familienintegration zu ermöglichen.
Praktikables Instrument
Die Betreuung beatmeter Patienten ist mitunter von persönlichen Empfindungen und Einstellungen der betreuenden Pflegenden geprägt. Dies kann beispielsweise dazu führen, dass in der Annahme, einen Patienten vor negativen Einflüssen schützen zu wollen, dieser tiefer sediert wird, als es nötig ist.
Insbesondere die Vorstellung, dass ein Mensch wach mit einem Endotrachealtubus (ETT) mehrere Tage und teilweise unter körperlicher Anstrengung auf der Intensivstation liegt, kann zu ablehnenden Haltungen der Mitarbeiter gegenüber diesem therapeutischen Vorgehen führen. Es wird häufig als extrem unangenehm und als unnötige Qual eingeschätzt (Guttormson et al. 2010).
In diesem Artikel wird eine Checkliste vorgestellt, die dazu beitragen soll, Unsicherheiten seitens der Behandelnden abzubauen. Sie stellt ein praktikables Instrument dar, das Pflegende in die Lage versetzen soll, die Tubustoleranz eines wachen Patienten zu beurteilen.
Die Checkliste basiert auf einer Literaturrecherche (Nydahl et al. 2015), in die 14 Studien zur Tubustoleranz von Patienten auf der Intensivstation eingeschlossen wurde. Aufbau und Evidenzgrad dieser Untersuchungen waren unterschiedlich. Trotzdem erlauben sie Rückschlüsse auf das Erleben und die Toleranz eines ETT beim Intensivpatienten.
Betroffene erleben vielfältige Belastungen, wie endotracheales Absaugen, Bewegungen des ETT, Schmerzen, Intubationen – auch wenn sie geplant sind –, Schluckbeschwerden, möglicherweise delirante Zustände und das bloße Erdulden der eigenen Situation. Als unangenehm erleben Patienten auch Kommunikationsprobleme oder Abhängigkeit in der Situation, Ängste – auch um das Überleben –, Schmerzen und Heiserkeit.
Eine Linderung der Situation kann laut Studien zum Beispiel durch das bewusste Erleben des Atmen-Könnens, Erkennen der Wünsche durch Pflegende, Beschäftigung und auch Rehabilitation und Mobilisierung erreicht werden. Die Gegenwart von Angehörigen und Bezugspersonen spielt eine wichtige Rolle, um die Toleranz zu erhöhen.
Klinische Erfahrung bedeutsam
Eine klare Empfehlung, welche Medikamente bevorzugt zum Einsatz kommen sollten, um eine gute Tubustoleranz zu unterstützen, kann aufgrund der unzureichenden Datenlage und damit fehlenden Evidenz nicht gegeben werden.
Damit gewinnt die klinische Erfahrung an Bedeutung. Berichtet werden beispielsweise gute Erfahrungen mit niedrig dosierten Opioiden. Hier ist vor allem die leicht sedierende und in niedriger Dosierung nur gering atemdepressive Wirkung des Sufentanils zu erwähnen.
Wichtig ist, eine Analgesie-First-Strategie einzusetzen und an die Stationsgegebenheit anzupassen. Weitere Co-Adjuvantien, die eingesetzt werden können, sind Alpha-2-Agonisten, Clonidin und Dexmedetomidin. Bei diesen Präparaten stehen vor allem die bessere Steuerbarkeit der Bewusstseinslage und die Möglichkeit der Langzeitanwendung im Vordergrund.
Klinische Anwender berichten zudem, dass Lormetazepam Vorteile gegenüber der Verwendung von Midazolam aufweist.
Unabhängig vom verwendeten Medikament ist die konsequente Anwendung von Scores zur Einschätzung der Sedierungstiefe und des Analgesie-Niveaus sowie zur frühzeitigen Erkennung eines Delir unverzichtbar.
Alternativ zur Verwendung von Medikamenten kann die Tubustoleranz durch die in der Checkliste aufgeführten Maßnahmen verbessert und unterstützt werden.
Die in diesem Artikel vorgestellte Checkliste wurde in internationaler Zusammenarbeit von Pflegenden, Medizinern und Logopäden entwickelt. Beteiligt waren das deutsche Netzwerk Frühmobilisierung beatmeter Intensivpatienten und folgende Fachleute: Terri Hough, Harborview Medical ICU, Washington/USA; Thomas Strøm, University Hospital, Odense/Dänemark; Martin B. Brodsky, Therese Cole, Megan Hosey, Dale M. Needham, Johns Hopkins, Baltimore/USA.
Die Checkliste hat zum Ziel, die Patientensituation differenzierter reflektieren und Patienten mit ETT gezielte Fragen stellen zu können. Damit sollen alternative Lösungsmöglichkeiten Vorrang haben vor einer tiefen Sedierung.
Checkliste zur Beurteilung der Tubustoleranz
Grundsätzliches
Toleranz ist ein multidimensionales Konzept: Zugunsten höherer Werte (Rehabilitation, Gesundheit u. a.) wird ein konkurrierender, geringerer Wert (endotrachealer Tubus: ETT) toleriert. Üblicherweise akzeptieren die meisten Patienten den ETT zugunsten einer schnelleren Rehabilitation.
Unter Umständen können Zungenbewegungen oder ein Beißen des Patienten als Zeichen von Intoleranz interpretiert und deswegen die Sedierung erhöht werden. Konträr wollen nur sehr wenige Patienten aufgrund des ETT tiefer sediert werden. Eine tiefe Sedierung führt zum Kontrollverlust des eigenen Denkens, zum Beispiel ist eine tiefe Sedierung eher mit Delir oder verwirrtem Denken verbunden.
Allgemein kann die Tubustoleranz verbessert werden durch:
- regelhaftes Assessment und Management von Schmerz, Agitation, Angst und Delir
- Aufklärung des Patienten über die Situation und speziell den Zweck des ETT
- Angebot, Gedanken und Gefühle auszudrücken (Buchstabentafeln, elektronische Hilfsmittel)
- Orientierungshilfen (Uhr, Kalender, ggf. Brille, Hörgeräte)
- Ablenkung durch Gegenwart der Familie, Fernsehen, Radio, Computer, Smartphone usw.
- Rehabilitation (Übungen im Bett, sitzen, gehen usw.)
- Förderung der Selbstbestimmung, zum Beispiel Wünsche bezüglich der Pflege zu äußern (ja/nein-Codes, Visuelle Analog-Skalen, Auswahl definierter Möglichkeiten)
- Auswahl weicher ETT
- früher Wechsel zu einer druckunterstützten Beatmung, angepasster Trigger
- für den Patienten angenehme Tubusfixierung (MPG-konform) und -position
Grenzen
- Im Fall einer ernsthaften Ventilator-Desynchronisierung sollten umgehend ein fachkundiger Mediziner hinzugezogen werden und gegebenenfalls weitere Interventionen erwogen werden.
- Für bestimmte Patientengruppen können frühe Extubation und nicht- invasive Ventilation hilfreich sein.
Empfindungen des intubierten Patienten und daraus abzuleitende Pflegemaßnahmen
- Patienten weiter motivieren und seine Compliance regelmäßig evaluieren
- Oft ist eine einfache Erklärung und kurzer Austausch hilfreich, weil der Patient sein Unwohlsein ausdrücken kann
Der Tubus tut weh
- Manchmal liegt der Tubus des Patient nicht richtig und drückt, zwickt oder verursacht Schmerzen. In diesem Fall Tubus neu positionieren, dann erneut evaluieren
- Schmerz erfassen, Analgesie daran anpassen
- Analgesie-Bolusgabe vor dem Absaugen erwägen
- analgetisches Spray im Rachen erwägen
Der Tubus macht mich ängstlich
- Angst erfassen, Patienten über die Situation informieren und versichern, dass man da ist und den Patienten versorgt
- Gegenwart der Familie ermöglichen, einen Telefonanruf erwägen (Telefon an das Ohr des Patienten halten und die Mimik des Patienten hörbar aussprechen, zum Beispiel: „Er nickt”)
- Nach bevorzugten Ablenkungen fragen (Fernsehen, Lesen, Beten, Meditation, Rehabilitation, Mobilisierung usw.)
Der Tubus macht mich ruhelos und/oder durcheinander
- regelmäßig Delir erfassen und ggf. Delir-Management beginnen (Frühmobilisierung, Schlafrhythmus, Alarmgrenzen anpassen, Gegenwart der Familie, Medikation prüfen usw.)
Ich verstehe es nicht
- Patienten wiederholt über seine Situation aufklären
- Familie bitten, da zu sein und den Patienten wiederholt über seine Erkrankung zu informieren
- Dem Patienten einen Spiegel anbieten und die Hand des Patienten kontrolliert zum Tubus führen, um diesen begreifen zu können
- Bilder eines ETT zeigen, um den Zweck und Funktion zu erklären
Ich werde zu häufig abgesaugt
- Dauer und Frequenz des Absaugens reduzieren
- Flüssigkeitsbilanz kontrollieren, um Sekrete zu reduzieren
- Medikamente zur Sekretolyse neu evaluieren
Der Tubus macht mich kurzatmig, ich kann dadurch nicht atmen
- Patienten nach seiner Wahrnehmung der Atemtiefe und Atemfrequenz fragen
- Beatmung anpassen und Angst neu evaluieren
Ich kann nicht sprechen
- Hilfen zur Kommunikation anbieten: Buchstabentafeln, elektronische Hilfen usw.
- wenn nötig, Brille und Hörgeräte anbieten
- wenn Patienten zu schwach zum Schreiben sind, eindeutigen und beständigen Ja-oder-Nein-Code entwickeln (Augenblinzeln ist oft nicht eindeutig) und Fragen stellen, die mit ja oder nein beantwortbar sind
Der Tubus lässt mich abhängig fühlen
- Patienten motivieren und fragen, ob er Wünsche hat
- Selbstbestimmung ermöglichen, zum Beispiel bezüglich der Position im Bett, der Beleuchtung, von Geräuschen, der Position der Kissen und Decken, der Mobilisierung und des Tagesablaufs
- geführtes Absaugen erwägen – hierzu die Hand des Patienten auf den Unterarm positionieren, sodass dieser das Absaugen stoppen kann
Der Tubus drückt sehr in meinem Hals
- Cuffdruck evaluieren, danach Patienten nach Besserung fragen
- Position der Tubustiefe neu evaluieren und eventuell neu positionieren
- analgetisches Spray im Rachen erwägen
Ich kann nicht schlucken
- orales Absaugen erwägen
- Cuffdruck kontrollieren, danach Patienten nach Besserung fragen
- Medikation zur Reduzierung der Salivation erwägen
- Dysphagie-Management einleiten
Verband ist unkomfortabel
- andere Positionierung des ETT ausprobieren
- andere Fixierung des ETT anbieten
- Hautpflege oder -polsterungen erwägen
- Position der Zunge evaluieren, eventuell neu positionieren
Der Tubus bewegt sich ständig
- Patienten nach Toleranz fragen
- ETT neu positionieren; dabei Kontakt des ETT an Zäpfchen, Gaumenbogen und hinterer Rachenwand vermeiden, da sonst Würgereiz auftreten kann
Nydahl P, Hermes C, Dubb R, Kaltwasser A, Schuchhardt D (2015). Toleranz des endotrachealen Tubus bei beatmeten Intensivpatienten. Med Klin Intensivmed Notfmed 110 (1): 68–76
Deutsche Gesellschaft für Anästhesie und Intensivmedizin (2015). S3-Leitlinie Analgesie, Sedierung und Delirmanagement in der Intensivmedizin (DAS-Leitlinie 2015). www.awmf.org/uploads/tx_szleitlinien/001–012l_S3_Analgesie_Sedierung_Delir management_Intensivmedizin_2015–08_01.pdf, 22.4.2016
Guttormson JL, Chlan L, Weinert C, Savik K (2010). Factors influencing nurse sedation practices with mechanically ventilated patients: a U.S. national survey. Intensive Crit Care Nurs.; 26 (1): 44–50
Das Autorenteam: Peter Nydahl, Pflegeforschung, Universitätsklinikum Schleswig-Holstein, Campus Kiel; Rolf Dubb, B.Sc., Akademie der Kreiskliniken Reutlingen GmbH; Carsten Hermes, Fachkrankenpfleger für Anästhesie und Intensivpflege, Betriebswirt im Sozial- und Gesundheitswesen (IHK), Stationsleitung, interdisziplinäre Intensivstation, HELIOS Klinikum Siegburg; Arnold Kaltwasser, B.Sc., Akademie der Kreiskliniken Reutlingen GmbH; Oliver Rothaug, B.Sc., Bildungsakademie der Universitätsmedizin Göttingen; Dr. Hendrik Mende, Facharzt für Anästhesie und Intensivmedizin, Klinik für Neurologie, Neurophysiologie, Frührehabilitation und Schlafmedizin, Christophsbad Göppingen