KI, Sensorik, Robotik – wie lassen sich digitale Technologien sinnvoll in die Wundversorgung integrieren? Über Chancen und Grenzen sprachen wir mit dem Schweizer Pflegewissenschaftler Sebastian Probst.
Herr Professor Probst, Digitaltechnik hält in Medizin und Pflege immer mehr Einzug. Welche Anwendungsbereiche zeichnen sich in der Wundversorgung ab?
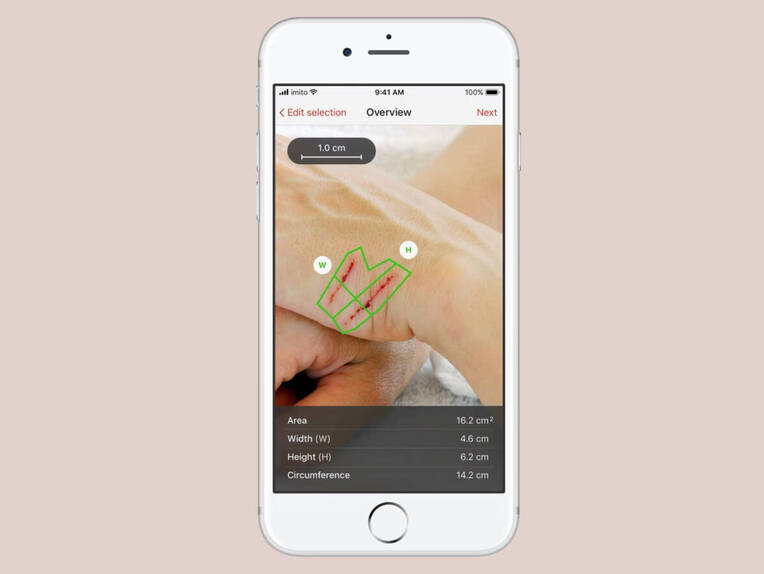
In der Wundversorgung lassen sich mehrere vielversprechende Anwendungsszenarien digitaler Technologien identifizieren. Besonders hervorzuheben ist die digitale Wunddokumentation mittels mobiler Endgeräte und Applikationen wie „imitoWound“ des Schweizer Softwareentwicklers imito AG, die eine fotografische Erfassung, automatische Wundvermessung und standardisierte Verlaufsbeobachtung ermöglicht. Diese Tools verbessern die Qualität der Dokumentation, fördern die interprofessionelle Kommunikation und reduzieren administrative Aufwände erheblich. Darüber hinaus etablieren sich telemedizinische Konzepte, die eine ortsunabhängige Beurteilung und Mitbetreuung komplexer Wundveränderungen erlauben. Gerade in ländlichen Regionen oder in der ambulanten Versorgung ist das eine wertvolle Ergänzung. Denn diese plattformbasierten Systeme führen Bildmaterial, klinische Parameter und Therapieverläufe zusammen, was zur Entscheidungsfindung und Versorgungsqualität beiträgt. Sie schaffen zudem eine Grundlage für multidisziplinäre Fallbesprechungen und qualifizierte Therapieentscheidungen auch auf Distanz. Darüber hinaus finden digitale Bildungsformate zunehmend Anwendung in der Aus- und Weiterbildung von Wundexpert:innen. Beispiele hierfür sind Simulationstrainings mit KI-Unterstützung oder virtuelle Fallbesprechungen. Zu bedenken ist aber, dass digitale Anwendungen vielfach ohne ausreichende Schulung eingeführt werden und dadurch in der Praxis auf Widerstand stoßen können. Ein weiteres Problem ist häufig die mangelnde Anpassung an lokale Versorgungsrealitäten, was den Transfer vom Pilotprojekt in die Regelversorgung erschwert.
Künstliche Intelligenz, kurz: KI, ist in aller Munde. Welche Einsatzmöglichkeiten sehen Sie für die Wundversorgung?
KI kann auf mehreren Ebenen integriert werden. Im Bereich der Bildanalyse erlaubt sie eine automatisierte Segmentierung von Wunden, die Klassifikation von Gewebetypen sowie die präzise Messung von Wundgröße und -tiefe. Dies reduziert subjektive Unterschiede und unterstützt die Verlaufsbeobachtung. Studien zeigen, dass die Bearbeitungszeit für Wundbeurteilungen durch KI-basierte Anwendungen um bis zu 79 Prozent reduziert werden kann. KI-basierte prädiktive Modelle nutzen klinische Daten, um den Heilungsverlauf zu prognostizieren oder Komplikationen frühzeitig zu erkennen. Clinical Decision Support Systems können Behandler:innen zudem mit Therapieempfehlungen unterstützen, etwa bei der Auswahl geeigneter Wundauflagen oder beim antimikrobiellen Management. Die Kombination aus objektiven Bilddaten und klinischen Parametern bietet somit ein hohes Potenzial für personalisierte Therapieansätze.
Können Fachpersonen diesen Systemen „blind“ vertrauen?
In der Tat ist kritisch zu hinterfragen, wie valide und interpretierbar KI-Vorschläge in komplexen Versorgungssituationen sind. Viele Systeme operieren wie eine Blackbox, ohne dass für Fachpersonen nachvollziehbar ist, wie bestimmte Entscheidungen zustande kommen. Auch können algorithmische Bias unbeabsichtigt falsche Empfehlungen begünstigen, insbesondere wenn die Trainingsdaten nicht divers genug sind oder bestimmte Patientengruppen unterrepräsentiert sind.
Halten KI-Systeme in der Schweiz aktuell schon regelhaft Einzug oder befindet sich alles sozusagen noch in der Experimentierphase?
Aktuell befinden wir uns in einer Übergangsphase zwischen Forschung, Pilotierung und selektiver Implementierung. Es gibt in der Schweiz einige vielversprechende Initiativen, darunter ein Projekt zur Integration von KI in die Wunddokumentation, das von der Agentur für Innovationsförderung „Innosuisse“ in Zusammenarbeit mit dem Schweizer Softwareentwickler imito AG durchgeführt wurde. Dennoch ist von einer flächendeckenden Implementierung noch nicht zu sprechen. Ein Hindernis ist die fehlende Standardisierung der klinischen Arbeitsabläufe, mangelnde Interoperabilität sowie Unsicherheit im Umgang mit der Datenhoheit und ethischen Anforderungen. Kritisch wird von Pflegenden der potenzielle Kontrollverlust über klinische Entscheidungen empfunden. Zudem fehlt es an robusten Studien zur Wirksamkeit, Sicherheit und Ökonomie im Versorgungsalltag.
In deutschen Pflegeeinrichtungen und Kliniken kommt heute schon Sensorik zum Einsatz, etwa in der Prävention von Sturz und Dekubitus. Ist Sensorik auch für die Wundbehandlung sinnvoll?
Sensorbasierte Wundauflagen mit integrierter Temperatur-, pH- oder Feuchtigkeitserfassung sind bereits verfügbar. Sie werden derzeit getestet und zeigen vielversprechende Ergebnisse. Die Echtzeitdaten ermöglichen eine frühzeitige Erkennung von Infektionen, Mazeration oder Exsudatverhalten und damit eine individualisierte Therapieanpassung. Dies kann insbesondere bei schwer zugänglichen Patientengruppen oder in der Langzeitpflege zu einer deutlich verbesserten Versorgung beitragen. Kritisch ist jedoch auch hier zu bewerten, dass es noch an validierten Standards zur Interpretation dieser Daten fehlt. Zudem kann die Datenflut zu einer Überforderung des Personals führen, wenn keine klaren Handlungspfade definiert sind. Auch Fragen zur Datenübertragung, Wartung und Finanzierung solcher Technologien bleiben offen und müssen vor einer breiten Implementierung geklärt werden.
Medizinrobotik hat ein enormes Potenzial. Auch für die Wundversorgung?
Durchaus. Ein konkretes Beispiel ist der robotergestützte Einsatz beim mechanischen Debridement – ein Verfahren, um devitales Gewebe unter kontrollierten Bedingungen zu entfernen. Diese standardisierte Methode reduziert die Variabilität und bietet potenziell mehr Sicherheit in der Anwendung. Zudem könnte die Kombination mit sensorgestützter Diagnostik zu einer präziseren Indikationsstellung führen. Darüber hinaus gibt es Assistenzroboter wie „Lio“, die pflegerische Routinetätigkeiten übernehmen und so Pflegefachpersonen entlasten. Diese Systeme lassen sich mit weiteren Technologien wie Sprachsteuerung oder Navigation kombinieren, was die Integration in bestehende Versorgungsprozesse erleichtert. Auch die automatisierte Applikation von bioaktiven Wundauflagen oder die robotische Lagerungsunterstützung könnten zukünftig relevant werden.
Sind diese robotischen Systeme ausgereift oder beschränken sie sich momentan noch auf Forschungs- und Modellprojekte?
Robotik im Sinne logistischer Assistenz ist bereits in der Praxis angekommen. Im Bereich der therapeutischen Anwendung wie beim Debridement handelt es sich jedoch meist noch um Modellprojekte. Hohe Entwicklungskosten, regulatorische Anforderungen und unzureichende Versorgungsstudien erschweren die Integration in den Versorgungsalltag. Hinzu kommt, dass viele robotische Entwicklungen primär technisch motiviert sind. Wenn klinische und pflegerische Anforderungen nicht frühzeitig in die Konzeption einfließen, besteht das Risiko, dass solche Systeme an den realen Versorgungsbedürfnissen vorbeigehen. Eine interprofessionelle Mitentwicklung ist daher unerlässlich.
Blicken wir in die Zukunft: Wie werden digitale Technologien in zehn Jahren zur Behandlung von Wunden eingesetzt werden?
In zehn Jahren wird die Wundversorgung durch vernetzte Systeme, prädiktive KI, smarte Wundauflagen und immersive Schulungsformate geprägt sein. KI-Modelle werden individuelle Heilungsverläufe präzise voraussagen und durch Entscheidungsunterstützung Pflegeprozesse effizienter gestalten. Telemedizin und Augmented Reality werden für die Fernsupervision und Ausbildung von Pflegefachpersonen zur Selbstverständlichkeit. Gleichzeitig müssen wir vermeiden, dass Technik in der Praxis zu Entfremdung führt. Die Technik darf die Beziehungsebene in der Pflege nicht ersetzen, sondern soll sie unterstützen. Digitalisierung muss als Mittel zum Zweck verstanden werden, das der menschlichen Zuwendung dient, aber diese nicht untergräbt. Es gilt, technische Innovationen kritisch zu begleiten, ihre Implementierung wissenschaftlich zu evaluieren und ihre Anwendung stets an patientenzentrierten Kriterien auszurichten.