Die erste internationale Leitlinie zur Dekubitusprävention und -therapie erschien 2009, Neuauflagen folgten 2014 und 2019. Die vierte Auflage wird als „Living Guideline“ veröffentlicht, sodass einzelne Kapitel nacheinander zur Verfügung gestellt und fortlaufend aktualisiert werden. Seit März stehen vier von neun Leitlinienkapiteln zur Dekubitusprävention zur Verfügung.
Dekubitus ist ein schwerwiegendes unerwünschtes Ereignis, das typischerweise bei Menschen mit schwerer akuter oder chronischer Krankheit beziehungsweise mit ausgeprägter Pflegebedürftigkeit und stark eingeschränkter Mobilität auftritt [1].
Die Prävention von Dekubitus liegt in der fachlichen Verantwortung von Pflegefachpersonen. Indem sie geeignete evidenzbasierte Interventionen umsetzen, können sie die überwiegende Mehrheit von Dekubitusentstehungen in der Praxis wirksam verhindern [2].
Vierte Auflage
Leitlinien sind neben Expertenstandards wichtige Dokumente, die die pflegefachliche Entscheidungsfindung unterstützen. Leitlinien sind systematisch entwickelte, wissenschaftlich begründete und an der Praxis orientierte Entscheidungshilfen für angemessene Vorgehensweisen bei speziellen gesundheitlichen Problemen.
Im Jahr 2009 gaben das European Pressure Ulcer Advisory Panel (EPUAP) und das National Pressure Injury Advisory Panel (NPIAP) die erste internationale Leitlinie zur Dekubitusprävention und -therapie heraus. 2014 und 2019 folgten Neuauflagen gemeinsam mit der Pan Pacific Pressure Injury Alliance (PPPIA). Die Lang- und Kurzfassungen dieser Leitlinien wurden in viele Sprachen übersetzt, sind frei auf der Internetseite von der EPUAP verfügbar und finden weltweit Beachtung [3].
Im Februar dieses Jahres erschien die vierte Auflage der internationalen Leitlinie. Die Entwicklungsschritte sind unter internationalguideline.com im Detail dargestellt. Darüber hinaus sind ein umfangreiches Protokoll [4] und eine veröffentlichte Kurzversion des Protokolls [5] auf der Website frei verfügbar. Vergleichbar mit den vorherigen Auflagen wurde eine internationale Leitlinienentwicklungsgruppe mit jeweils vier Vertreterinnen und Vertretern von EPUAP, NPIAP und PPPIA sowie einer Methodenexpertin gegründet. Diese Gruppe plante, steuert und verantwortet die gesamte Leitlinienarbeit. Zusätzlich waren viele weitere internationale Vereinigungen und Fachgesellschaften, Leitlinienarbeitsgruppen, Personen und Patientenvertreterinnen aktiv beteiligt.
Im Rahmen der Leitlinienentwicklung wurde – so wie bei den vorherigen Auflagen – ausgehend von klinischen Fragestellungen systematisch nach aktueller Evidenz zur Dekubitusprävention und -therapie gesucht. Neu ist, dass die aktuelle Version streng anhand der sogenannten GRADE-Methode entwickelt wurde. Die Abkürzung steht für „Grading of Recommendations Assessment, Development and Evaluation“. Es handelt sich dabei um einen standardisierten Prozess zur einheitlichen Bewertung der Evidenzqualität und der Formulierung von Leitlinienempfehlungen.
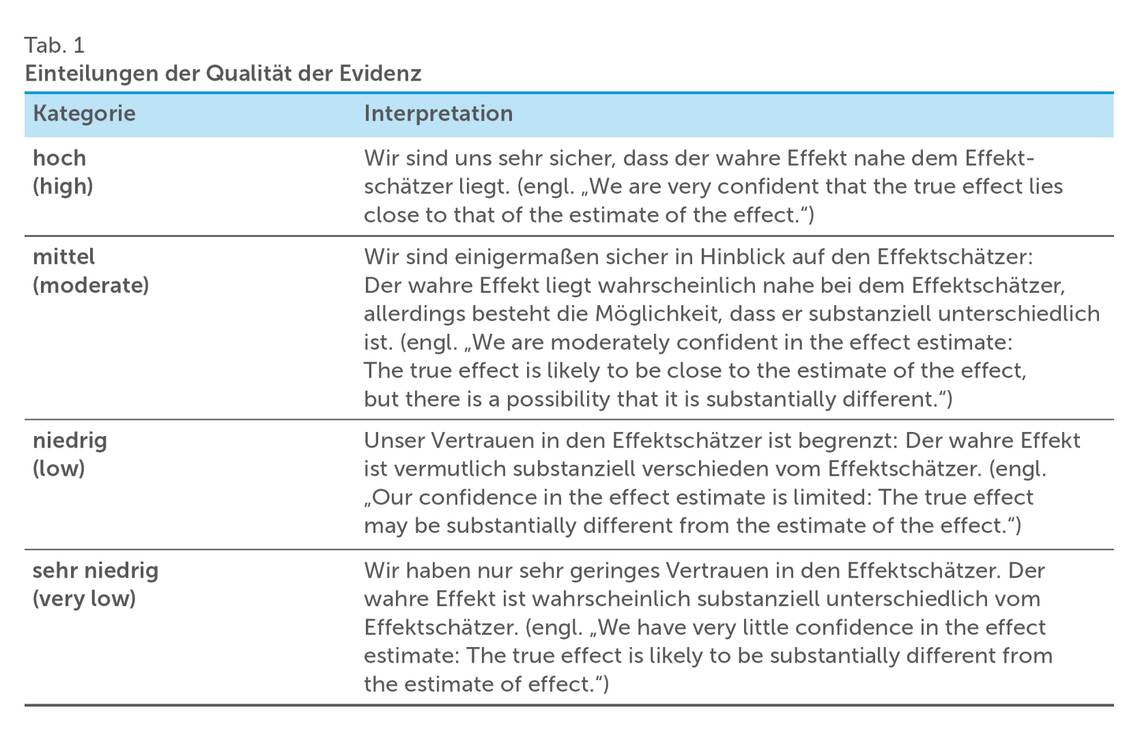
Die Qualität beziehungsweise die Vertrauenswürdigkeit der Evidenz (engl. „certainty of evidence“), die die Empfehlung unterstützt, ist unter anderem davon abhängig, wie hoch die Verzerrungsrisiken sind, wie genau die Ergebnisse der zugrunde liegenden Studien sind oder inwiefern verschiedene Studien zu vergleichbaren Ergebnissen kommen. Die GRADE- Methode sieht vor, die Qualität der Evidenz in vier Kategorien einzuteilen [5] (Tab. 1).
Ein zweites Element jeder Leitlinienempfehlung ist die sogenannte Empfehlungsstärke (engl. „strength of recommendation“). Die Empfehlungsstärke ist ein ungefähres Maß dafür, ob die Befolgung der Empfehlung wahrscheinlich eher zu positiven als zu negativen Ergebnissen führt. Die Bewertung der Empfehlungsstärke ist unter anderem von der Qualität der Evidenz, den Kosten und Ressourcen, eventuelle Nebenwirkungen, Auswirkungen auf mögliche Ungleichheiten in der Versorgung und Akzeptanz abhängig. In der nun vorliegenden Leitlinie wurden starke (engl. „strong“) und schwache (engl. „conditional“) Empfehlungen für oder gegen bestimmte Interventionen gewählt.
Eine große Herausforderung bei jeder Leitlinienentwicklung ist das Fehlen von Studienergebnissen, die für die Beantwortung von wichtigen Fragen nötig wären. Zum Beispiel ist die Frage „Sollte eine individuelle Wechselpositionierung auf der Grundlage eines klinischen Urteils im Gegensatz zu einer Umlagerung nach einem festen Schema eingesetzt werden, um das Auftreten von Dekubitus bei gefährdeten Personen zu verhindern?“ (engl. „Should individualized repositioning based on clinical judgment versus repositioning on a fixed program be used to prevent PI occurrence in individuals at risk?“) klinisch hoch relevant, jedoch gibt es dazu keine verlässliche klinische Studie. Eine Möglichkeit wäre, zu dieser Frage keine Leitlinienempfehlung auszusprechen – weil es keine Evidenz dazu gibt. Für die klinische Praxis ist es allerdings nicht hilfreich, viele Fragen unbeantwortet zu lassen. In diesen Fällen wurden daher sogenannte „Aussagen zu guter Praxis“ (engl. „good practice statements“) verfasst. Bei diesen Empfehlungen war die Leitlinienentwicklungsgruppe überzeugt, dass deren Befolgung wichtig ist, um eine optimale Dekubitusprävention umzusetzen, obwohl es keine direkte Evidenz gibt [6].
Zusätzlich zu den Leitlinienempfehlungen und den „Aussagen zu guter Praxis“ finden sich in der Leitlinie Hinweise zur Umsetzung in der Praxis. Das sind Informationen, wie eine Empfehlung umgesetzt werden sollte, zum Beispiel wie, wann, wo, von wem oder wie oft diese Intervention durchgeführt werden sollte sowie welche Grundprinzipien zu berücksichtigen sind. Die Hinweise zur Umsetzung basieren auf Vergleichs- und Beobachtungsstudien sowie auf den praktischen Erfahrungen und Kenntnissen der Expertengruppen.
Die vierte Auflage der internationalen Leitlinie ist eine sogenannte „Living Guideline“ – das heißt, die Leitlinie wird nicht als vollständiges Gesamtwerk veröffentlicht, sondern einzelne Kapitel werden nacheinander zur Verfügung gestellt und fortlaufend aktualisiert. Seit März dieses Jahres sind folgende Kapitel zur Unterstützung der Dekubitusprävention auf der Leitlinienwebsite verfügbar: Ernährung, Positionierung, Matratzen und Auflagen sowie Dekubitusprävention beim Sitzen.
Ernährung im Rahmen der Dekubitusprävention. Dieses Kapitel richtet sich ausschließlich an Personen mit Dekubitusrisiko. Es wird unter anderem empfohlen, dass bei allen Personen mit Dekubitusrisiko ein Ernährungsscreening durchgeführt werden sollte. Wird im Ergebnis des Screenings ein Risiko für Mangelernährung festgestellt, ist im nächsten Schritt ein umfassendes Assessment durch Ernährungsexperten durchzuführen. Liegt eine Mangelernährung oder ein Risiko für Mangelernährung vor, kann die Gabe von Zusatznahrung überlegt werden. Die Vertrauenswürdigkeit der Evidenz für alle Empfehlungen ist sehr niedrig und die Stärke der Empfehlungen schwach. Es gibt dabei eine Ausnahme: Die Leitlinienentwicklungsgruppe empfiehlt, dass Personen mit Dekubitusrisiko und Mangelernährung keine Ernährung über eine Magensonde erhalten sollen, sofern die Anlage einer Magensonde ausschließlich der Dekubitusprophylaxe gilt. Ist die Ernährung über eine Magensonde Teil der Pflege und Therapie – zum Beispiel auf der Intensivstation oder bei Kindern –, trifft diese Empfehlung selbstverständlich nicht zu [7].
Positionierung im Rahmen der Dekubitusprävention. Dieses Kapitel enthält sechs evidenzbasierte Empfehlungen und zehn Aussagen zu guter Praxis, wobei die Qualität der Evidenz bis auf eine Ausnahme sehr niedrig und der Empfehlungsgrad für alle Empfehlungen schwach ist. Unter anderem wird darauf hingewiesen, dass Personen unabhängig von der verwendeten Matratze regelmäßig positioniert werden sollten. Wechselpositionierungen sollten alle zwei bis drei Stunden erfolgen. Diese Intervalle können individuell verlängert werden, jedoch nicht routinemäßig. Im Sinne der Dekubitusprävention sollte das Kopfteil des Betts um 30 Grad oder niedriger hochgestellt sein, obwohl eine Reihe von Kontraindikationen im Einzelfall dagegensprechen können [8].
Matratzen und Auflagen im Rahmen der Dekubitusprävention. In Anlehnung an die Definition der „Support Surface Standards Initiative (S3I)“ werden in diesem Kapitel spezielle Matratzen, Auflagen und integrierte Systeme behandelt, die den Druck umverteilen, Reibung und Scherkräfte verringern und das Mikroklima verbessern. Da diese Produkte im Liegen auf den gesamten Körper wirken, spricht man auch von Ganzkörperunterstützungsoberflächen (engl. „full body support surfaces“). Nach wie vor werden aktive (Wechseldruck) und reaktive Systeme (zum Beispiel spezielle Schaumstoffe) unterschieden. Unter den 13 Empfehlungen oder Aussagen zu guter Praxis gibt es eine starke Empfehlung: „Für Personen mit Dekubitusrisiko empfehlen wir die Verwendung einer Ganzkörperunterlage aus druckverteilendem Schaumstoff (reaktiv)“ (Empfehlung SS3) [9]. Aus Sicht der Leitliniengruppe sollte dies die Methode der Wahl sein, sofern ein Dekubitusrisiko vorliegt. Reicht eine spezielle druckverteilende Schaumstoffmatratze nicht aus, können andere Matratzentypen erwogen werden.
Dekubitusprävention im Sitzen. Basierend auf mittlerer Qualität der Evidenz lautet eine starke Empfehlung: „Wir empfehlen die Verwendung einer Sitzunterlage mit druckverteilenden Eigenschaften für Personen, bei denen ein Dekubitusrisiko in sitzender Position besteht“ [10]. Darüber hinaus wird empfohlen, dass Personen, die sich im Sitzen nicht selbstständig bewegen können, nur so kurz wie möglich außerhalb des Bettes sitzen sollten.
Anwendung und Relevanz
Aufgrund der breiten internationalen Beteiligung und der sorgfältigen Umsetzung der GRADE-Methode ist die aktualisierte Leitlinie qualitativ als sehr hochwertig einzustufen. Die Originalversion ist unter internationalguideline.com/the-international-guideline frei verfügbar. Verantwortlichen in Kliniken, Pflegeeinrichtungen und Pflegediensten ist zu empfehlen, ihre Verfahrens- und Pflegestandards anhand der Leitlinie auf ihre Aktualität hin zu überprüfen.
Die internationale Leitlinie ist das derzeit beste und umfassendste Dokument bezüglich Dekubitusprävention und somit für alle Pflegefachpersonen relevant, die Personen mit potenziellem Dekubitusrisiko betreuen.
Es muss betont werden, dass die Leitlinie eine internationale Perspektive einnimmt. Somit kann es sein, dass nicht jeder Aspekt oder jede Empfehlung auf den deutschsprachigen Raum zutrifft. Zu beachten ist auch, dass die Leitlinienempfehlungen systematisch und sorgfältig entwickelte allgemeine Aussagen für Gruppen von Menschen mit Dekubitusrisiko sind. Ob die Empfehlungen bei einzelnen Personen anwendbar sind, ist im Einzelfall unter Berücksichtigung der individuellen Wünsche und Rahmenbedingungen zu entscheiden. Angesichts der beruflichen und fachlichen Verantwortung von Pflegefachpersonen können die Empfehlungen der Leitlinien aber nicht ignoriert werden.
Aktuell sind vier von neun geplanten Kapiteln zur Dekubitusprävention verfügbar. Weitere Kapitel zur Risikoeinschätzung, zum Fersendekubitus und zum Geräte-assoziierten Dekubitus werden folgen. Im Herbst wird die Leitlinie zur Dekubitustherapie veröffentlicht. Die Kurzversionen der Leitlinie (engl. „Quick Reference Guide“) steht ebenfalls zur Verfügung. Sobald alle Kapitel vollständig veröffentlicht sind, sind Übersetzungen in andere Sprachen inklusive Deutsch geplant.
[1] Gefen A, Brienza DM, Cuddigan J, Haesler E, Kottner J. Our contemporary understanding of the aetiology of pressure ulcers/pressure injuries. Int Wound J 2022; 19(3): 692–704
[2] Deutsches Netzwerk für Qualitätsentwicklung in der Pflege. Expertenstandard Dekubitusprophylaxe in der Pflege. 2. Aktualisierung. Osnabrück; 2017
[3] El Genedy-Kalyoncu M, Kottner J. The uptake of the international pressure ulcer/injury prevention and treatment guidelines: An updated systematic citation analysis. Int Wound J 2024; 21 (9): e70036
[4] EPUAP, NPIAP, PPPIA. Prevention and Treatment of Pressure Ulcers/Injuries: Methodology Protocol for the Clinical Practice Guideline (fourth edition); 2023
[5] Schünemann H, Brożek J, Guyatt G, Oxman A. GRADE Handbook (October 2013). Im Internet: gdt.gradepro.org/app/handbook/handbook.html; Zugriff: 11.03.2025
[6] Haesler E, Cuddigan J, Carville K, Moore Z, Kottner J, Ayello EA, Berlowitz D, Carruth A, Yee CY, Cox J, Creehan S, Nixon J, Ngan HL, Balzer K. Protocol for the Development of the Fourth Edition of the Prevention and Treatment of Pressure Ulcers/Injuries: Clinical Practice Guideline Using GRADE Methods. Adv Skin Wound Care 2024; 37 (3): 136–146
[7] NPIAP, EPUAP, PPPIA. Pressure Ulcers/Injuries: Nutrition in Pressure Injury Prevention. In: Prevention and Treatment of Pressure Ulcers/Injuries: Clinical Practice Guideline. The International Guideline: Fourth Edition; 2025a (03.03.2025). Im Internet: internationalguideline.com; Zugriff: 11.03.2025
[8] NPIAP, EPUAP, PPPIA. Pressure Ulcers/Injuries: Pressure Ulcers/Injuries: Repositioning for Preventing Pressure Injuries. In: Prevention and Treatment of Pressure Ulcers/Injuries: Clinical Practice Guideline. The International Guideline: Fourth Edition; 2025b (03.03.2025). Im Internet: internationalguideline.com; Zugriff: 11.03.2025
[9] NPIAP, EPUAP, PPPIA. Pressure Ulcers/Injuries: Full Body Support Surfaces for Prevention of Pressure Injuries. In: Prevention and Treatment of Pressure Ulcers/Injuries: Clinical Practice Guideline. The International Guideline: Fourth Edition; 2025c (03.03.2025). Im Internet: internationalguideline.com; Zugriff: 11.03.2025
[10] NPIAP, EPUAP, PPPIA. Pressure Ulcers/Injuries: Preventing Pressure Injuries in Seated Individuals. In: Prevention and Treatment of Pressure Ulcers/Injuries: Clinical Practice Guideline. The International Guideline: Fourth Edition; 2025d (03.03.2025). Im Internet: internationalguideline.com; Zugriff: 11.03.2025
Die Leitliniengruppe empfiehlt ein Ernährungsscreening bei allen Personen mit Dekubitusrisiko. Wird hier ein Risiko für Mangelernährung festgestellt, soll im nächsten Schritt ein umfassendes Assessment durch einen Experten für Ernährung erfolgen.
Dekubitusgefährdete Personen sollen unabhängig von der verwendeten Matratze regelmäßig positioniert werden. Wechselpositionierungen sollten laut Leitlinie alle zwei bis drei Stunden erfolgen. Diese Intervalle können individuell verlängert werden, jedoch nicht routinemäßig.
Die Leitliniengruppe spricht die starke Empfehlung aus, dass bei Personen mit Dekubitusrisiko eine Ganzkörperunterlage aus druckverteilendem Schaumstoff verwendet werden soll.