Neben dem Wunsch nach einem langen Leben und einer intakten Gesundheit haben immer mehr Menschen Angst vor einer inhumanen Apparatemedizin, die das Sterben qualvoll verlängert. Die Intensivtherapie am Lebensende ist daher immer sorgsam abzuwägen. Pflegenden kommt die wichtige Aufgabe zu, sterbende Patienten und deren Angehörige einfühlsam und professionell zu begleiten.
Die Intensivmedizin hat im Gegensatz zur Palliativmedizin primär einen kurativen Ansatz. Hochentwickelte medizinische und medizintechnische Verfahren, fachliches Wissen und eine hohe Personaldichte sollen dafür sorgen, gestörte oder verloren gegangene Körper- und Organfunktionen wiederherzustellen. Die ärztlichen und pflegerischen Tätigkeiten sowie die Erwartungen der Angehörigen sind auf Heilung ausgerichtet.
Dieser Wunsch kann nicht immer erfüllt werden. Sterben auf der Intensivstation ist häufig und kommt selten unerwartet. Zudem sind viele Intensivpatienten nach der Behandlung von lebensunterstützenden Apparaturen abhängig. In anderen Fällen wird die intensivmedizinische Behandlung nur mit schweren neurologischen und somatischen Defiziten überlebt, die für den Patienten nach Entlassung eine erhebliche Einschränkung seiner Lebensqualität bedeuten können (1, 2).
Das häufige Versterben von Patienten und das Auftreten bleibender Folgeschäden nach Intensivbehandlung ist auf den zunehmenden Anteil sehr alter Patienten auf der Intensivstation (3) und die wachsende Anzahl von Komorbiditäten zurückzuführen. Neben dem hohen Lebensalter sind chronische Erkrankungen wie zum Beispiel Herzinsuffizienz, Diabetes oder Niereninsuffizienz für die Prognose von entscheidender Bedeutung.
Therapie planen und evaluieren
Neben dem Wunsch nach einem langen und möglichst gesunden Leben haben immer mehr Menschen Angst vor einer inhumanen Apparatemedizin, die ein natürliches Sterben nicht zulässt und den Sterbeprozess unnötig und qualvoll verlängert. Lebenserhaltung um jeden Preis ist nicht mehr das ultimative Ziel – nicht von Ärzten und Pflegenden, nicht von Patienten und Angehörigen.
Maßnahmen zur Versorgung schwer Kranker und Sterbender muss daher immer gut geplant und evaluiert werden. Eventuell sind Begrenzungen der intensivmedizinischen Therapie angezeigt.
In der Praxis zeigt sich oft, dass ethisch-rechtliche Begriffsverwirrungen und Fehlinformationen zu Fehlhandlungen führen können (5). Termini wie Therapieabbruch, Therapieeinstellung oder Therapiebegrenzung können leicht missinterpretiert werden und sollten daher zugunsten des Begriffs Therapiezieländerung nicht mehr verwendet werden. Die Bezeichnung „do not resuscitate“ (DNR) ist negativ behaftet, da sie die Unterlassung einer medizinischen Maßnahme impliziert. Cohen (2004) und Vennemann (2008) schlagen vor, die Bezeichnung „allow natural death“ (AND) in den klinischen Alltag einzuführen (6, 7). In der Literatur wird von unterschiedlichen Formen der Begrenzung intensivmedizinischer Maßnahmen gesprochen (8) (Abb. 1).
Der Nationale Ethikrat schlägt vor, Entscheidungen und Handlungen am Lebensende, die sich mittelbar oder unmittelbar auf den Prozess des Sterbens und den Eintritt des Todes auswirken können, angemessen zu beschreiben und zu unterscheiden (9) (Abb. 2).
Der Prozess der Entscheidungsfindung über Behandlungsmaßnahmen in der Intensivmedizin wird von der Prüfung folgender Frage geleitet: Wann und unter welchen Umständen ist die Einleitung oder die Fortführung einer Intensivbehandlung gerechtfertigt?
Eine zulässige Behandlungsmaßnahme muss zwei Voraussetzungen erfüllen: 1) Für den Beginn oder die Fortführung besteht nach Einschätzung der behandelnden Ärzte eine medizinische Indikation. 2) Die Durchführung entspricht dem Patientenwillen.
Erfüllt die jeweils geprüfte Behandlungsmaßnahme beide Voraussetzungen, muss die Behandlung eingeleitet oder fortgeführt werden. Liegt eine der beiden Voraussetzungen nicht vor, ist eine Therapiezieländerung und Begrenzung der Therapie nicht nur erlaubt, sondern sogar geboten (10).
Mit Palliativteams kooperieren
Während sich früher Intensiv- und Palliativmedizin beinahe diametral gegenüberstanden, hat in den letzten Jahren ein erhebliches Umdenken stattgefunden. Intensivstationen sollten daher zunehmend mit palliativmedizinischen Teams zusammenzuarbeiten und gemeinsam zielführende Konzepte erarbeiten. Zwei wesentliche Modelle zur Integration palliativmedizinischer Erkenntnisse werden von Nelson vorgestellt. Im sogenannten Konsultativen Modell wird versucht, palliativmedizinische Experten vermehrt in die Intensivmedizin zu integrieren. Der Fokus liegt dabei auf den Patienten, bei denen ein negativer Ausgang erwartet wird. Das Integrative Modell wiederum möchte palliativmedizinische Erkenntnisse und Prinzipien in die Arbeit des gesamten Teams integrieren. Die beiden Modelle schließen sich gegenseitig nicht aus, verdeutlichen aber unterschiedliche Zugangswege. Auch wenn die Wahl eines der Modelle stark von den lokalen Gegebenheiten und Möglichkeiten abhängt, kann ein gut strukturierter Einbezug palliativmedizinischer Expertise von großem Nutzen für alle Beteiligten sein (11).
Wird das kurative Therapieziel verlassen, sollten alle diagnostischen, therapeutischen und pflegerischen Interventionen hinsichtlich ihres Nutzens überprüft werden. Die wichtigsten Schritte bei der Umsetzung der Therapiezieländerung sind die Kommunikation der Entscheidung, die Wahl des Behandlungsortes und -platzes, die Symptomkontrolle, die Klärung der Zufuhr von Nahrung und Flüssigkeit, die Atmung beziehungsweise Beatmung, der menschliche Beistand sowie die Dokumentation und Evaluation. Maßnahmen, die zu einer Verlängerung des Sterbeprozesses gehören, sind Herz-Kreislauf-stabilisierende Maßnahmen, parenterale und enterale Ernährung, Antibiotikagabe, Dialyse und künstliche Beatmung.
Eine Therapiebegrenzung darf nicht ohne eine zielgerichtete Optimierung der palliativen Therapie erfolgen (12). Empfehlenswert hierzu ist die Website der US-amerikanischen Organisation zur Integration palliativmedizinischer Aspekte im Krankenhausalltag (www.capc.org) mit zahlreichen praxisorientierten Dokumenten. Folgende Maßnahmen sind demnach zu beachten (13):
- menschenwürdige Unterbringung,
- menschliche Zuwendung,
- Körperpflege,
- optimiertes Symptommanagement am Lebensende,
- das Stillen von subjektiv vorhandenem Hunger und Durst.
Familien unterstützen und begleiten
Patienten und deren Angehörige sind auf Intensivstationen zumeist plötzlich mit dem Sterben konfrontiert und hatten wenig oder gar keine Zeit, sich mit Entscheidungen am Lebensende zu befassen. Nur zehn Prozent der Patienten haben zu diesem Zeitpunkt eine schriftliche Patientenverfügung erstellt (14).
Umso entscheidender ist es, auf Intensivstationen ein Vorgehen zu etablieren, das die Durchführung dieser schweren und wichtigen Gespräche über Therapiezieländerungen und das Sterben sicherstellt. Familien sollten sich in dieser existenziellen Situation umfassend unterstützt und begleitet fühlen. Posttraumatischen Belastungsstörungen sowie klinisch relevanten Depressionen und Angststörungen können so vorgebeugt werden (15).
Van den Bergh und Wild sehen ein strukturiertes Kommunikationskonzept als zielführend an, das Familien nach einem festen Schema in die Behandlungsplanung einbezieht. Sie schlagen im Behandlungsteam festgelegte Kriterien vor, in welchem Zeitrahmen eine Einladung zu einer zeitnahen Familienkonferenz erfolgen soll:
- deutliche Verschlechterung innerhalb der letzten 24 Stunden,
- Aufenthalt auf der Intensivstation mehr als fünf Tage,
- prädiktive Wahrscheinlichkeit des Versterbens höher als 25 Prozent.
In Vorgesprächen sollte das Behandlungsteam interdisziplinär hinsichtlich der weiteren Behandlungsoptionen beraten und die Indikation zu einer Fortsetzung der Intensivtherapie prüfen. Es ist wichtig, dass im Behandlungsteam Einigkeit über die Therapiemöglichkeiten und Therapiezielbegrenzung besteht. Keinesfalls sollten die Angehörigen den Eindruck erhalten, dass sie über die Durchführung oder das Unterlassen medizinischer Maßnahmen aktiv entscheiden. Angehörigen sollte bewusst sein, dass sie bei nicht vorliegender Patientenverfügung zur Findung des mutmaßlichen Patientenwillens als Bezugspersonen wichtige Informationen beitragen können. Ist eine Therapie medizinisch indiziert und entspricht das durch die Maßnahme verfolgte Ziel dem (mutmaßlichen) Willen des Patienten jedoch nicht, darf diese nicht durchgeführt werden. Dabei liegt die Entscheidung zur Behandlung oder zur Therapiezieländerung bei den Ärzten (16).
In der Familienkonferenz sollte zunächst der Wissenstand der Familie erfragt und an den Bedürfnissen der Familie orientiert ergänzt werden. Die Orientierung an Kommunikationsmodellen, wie zum Beispiel dem VALUE-Modell (Abb. 3) ist für Herstellung einer vertrauensvollen und konstruktiven Gesprächsatmosphäre förderlich und erhöht die Zufriedenheit der Angehörigen nachhaltig. (17). Es konnte gezeigt werden, dass die strukturierte, am VALUE-Modell orientierte Kommunikation mit Familien von sterbenden Patienten einen nachhaltigen Effekt auf das Befinden der Angehörigen haben kann. Im Vergleich zeigten Angehörige, die im Rahmen einer Interventionsstudie an einer Familienkonferenz teilgenommen haben, 90 Tage nach dem Tod des Patienten signifikant weniger Symptome einer Posttraumatischen Belastungsstörung, weniger Angstsymptome und Depressionen. Außerdem waren sie weniger durch Schuldgefühle belastet (18).
Ethische Grundlagen umsetzen
Die Palliativpflege begreift den Menschen als ganzheitliches Wesen mit physischen, psychischen, spirituellen und sozialen Komponenten, die aufs engste miteinander verbunden sind. Jeder Mensch ist einzigartig im Erleben seiner Erkrankung und drückt dies in individuellen Bedürfnissen aus. Gleichzeitig besitzt jeder Mensch ein individuelles Potenzial an Ressourcen, egal wie eingeschränkt er in seinen Fähigkeiten momentan ist.
Ein aus ethischen Gesichtspunkten „gutes“ Sterben auf der Intensivstation zu ermöglichen, setzt voraus, sich die drei Dimensionen der Ethik bewusst zu machen:
- Ethik als kritische Reflexion der Moral (z. B. Reflexion der moralischen Voraussetzung einer palliativen Sedierung),
- Ethik als Lehre vom guten Leben (hilft dabei, Sterbeziele zu identifizieren, die für ein gelungenes geglücktes Leben dienlich sind),
- Ethik als Auseinandersetzung mit dem Charakter (hilft dabei, Haltungen und Kulturen zu entwickeln, um die Sterbeziele verfolgen zu können).
Ärztliches wie seelsorgerisch-begleitendes Handeln am Lebensende muss darauf abzielen, dem Einzelnen ein zu seinem Lebensentwurf passendes Sterben zu ermöglichen. Das individuelle und organisationale Handeln in der Sterbebegleitung auf der Intensivstation wird durch das Menschenbild beeinflusst, also durch die Art und Weise, in der wir uns als Menschen verstehen. Das Menschenbild wird in Krisensituationen hinterfragt, das Sterben kann als die letzte Krisensituation des Lebens aufgefasst werden (19).
Ein gutes Sterben auf der Intensivstation kann dann ermöglicht werden, wenn folgende Zielsetzungen bei allen individuellen Handlungen und organisatorischen Entwicklungen beachtet werden (20).
Leiden lindern: Um Schmerzen, Unruhe oder sonstige Leiden von Sterbenden zu lindern, ist eine multiprofessionelle Vorgehensweise aller an der Intensivtherapie beteiligten Berufsgruppen wie Medizin, Pflege, Psychologie, Sozialarbeit und Seelsorge erforderlich.
Das Sterben begleiten, das Leben bis zuletzt wertschätzen: Die vielfältigen Bemühungen der Symptomkontrolle am Lebensende lassen Mitarbeiter auf Intensivstationen häufig vergessen, dass eine grundsätzliche Wertschätzung des bisherigen Lebens des Patienten und die Ermöglichung positiver Erfahrungen bis zuletzt das A und O einer ganzheitlichen und empathischen Betreuung sind.
Wohlbefinden fördern: Es sollte alles unternommen werden, was dem Wohlbefinden des Patienten und seinen individuellen Bedürfnissen entspricht.
Fairness fördern: Die ethische Güte eines Krankenhauses zeigt sich darin, inwiefern Zeitressourcen für die Betreuung Sterbender oder Raumressourcen bereitgestellt werden.
Professionelle Integrität wahren: Rahmenbedingungen müssen geschaffen werden, die erlauben, dass sich jemand aus dem Behandlungsteam von der Betreuung des Sterbenden oder der Angehörigen zurückziehen darf. Auch eine institutionelle Unterstützung sollte angeboten werden.
Würdevolles Sterben ermöglichen
Der Respekt vor der Menschenwürde verbietet es, einen Patienten zum Objekt der Therapie zu machen. Zum anderen verlangt es der Respekt vor der Menschenwürde, einem Sterbenden in seiner individuellen Persönlichkeit gerecht zu werden, sodass er die Kontinuität zwischen seinem Leben und dem Sterben wahren kann (21).
Die Ermöglichung eines würdevollen Sterbens umfasst eine professionelle palliative Versorgung. Dazu gehören die Symptomkontrolle, die achtsame und respektvolle Intimpflege, die palliative Mundpflege (22) und das Ansprechen des sterbenden Patienten anstelle des Sprechens über ihn am Krankenbett. Der Gedanke der Menschenwürde beinhaltet, dass dem moribunden Patienten bis zuletzt ein würdevoller Umgang geschuldet ist – selbst wenn er die durchgeführten Maßnahmen selbst nicht mehr bewusst realisieren kann und wenn keine Angehörigen anwesend sind.
In der Regel ist nach dem Ableben der Patienten unter intensivmedizinischen Bedingungen die anschließende Begleitung und Führung der trauernden Angehörigen zu bewältigen. Die Erfahrungen der Hospiz- und Palliativarbeit haben gezeigt, dass die Einbindung der Angehörigen in die Versorgung eines verstorbenen Menschen ein wichtiges Verabschiedungs- und Trauerritual sein kann. Auf diesem Wege können die Angehörigen der verstorbenen Person einen letzten „Liebesdienst“ erweisen. Meistens ist dem Tod eine Leidensgeschichte vorausgegangen, die immer wieder aufkeimende Hoffnung mit sich gebracht hat. Die Unbegreiflichkeit des Todes wird durch das „Anfassen“ und das „Greifen“ des Leichnams erfasst und begriffen. Sich der Trauer zu stellen, ist sicher eine intensive wie hilfreiche Erfahrung für Angehörige. Dies sollte allerdings nicht als Empfehlung verstanden werden, dass die Einbeziehung der Angehörigen in die Versorgung des Verstorbenen zum „richtigen Trauern“ gehört. Auch hier ist eine Orientierung an den individuellen Bedürfnissen der Angehörigen angemessen.
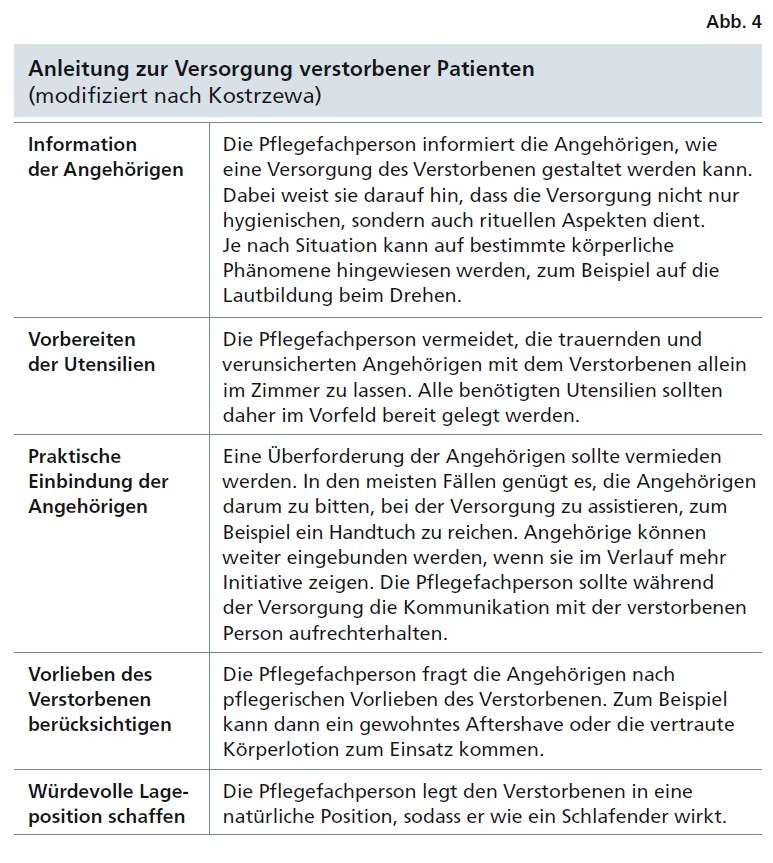
Einen Verstorbenen gemeinsam mit einem Angehörigen zu versorgen, bedarf einer guten Vorbereitung. Eine Anleitung zu nutzen (Abb. 4) kann für die betreuende Pflegefachperson als Orientierung und Unterstützung dienen. Für Angehörige ist dies eine sensible und eindrückliche Situation, daher sollten sie darauf gut vorbereitet und darin begleitet werden (23).
Rituale einsetzen
Neben der gemeinsamen Versorgung des Verstorbenen können verschiedene Rituale, die sich in der Praxis bewährt haben, das Abschiednehmen und die Trauerarbeit unterstützen. Jedes Pflege- und Behandlungsteam sollte eigene Rituale für Ihre Intensivstation entwickeln.
Gedenkkieselstein: Am Ende der Begleitung eines sterbenden Patienten und dessen Angehörige erhalten diese einen Kieselstein. Auf diesem können die Initialen des Verstorbenen und Geburts- und Sterbedatum geschrieben werden. Alternativ kann diese auch an einer zentralen Gedenkstelle abgelegt werden.
Angehörigenbegleitbuch: Oftmals sind Angehörige der zu Pflegenden in einer isolierten Situation. Es kann daher sinnvoll sein, wenn diese ein sogenanntes Angehörigenbegleitbuch anlegen beziehungsweise in eine entsprechende Vorlage ihre Gedanken und Gefühle eintragen können.
Intensivtagebuch: Das Intensivtagebuch ist ein Tagebuch, das während eines Intensivaufenthalts eigentlich für den Patienten geschrieben wird. Dies kann aber auch nach dem Versterben den Hinterbliebenen ausgehändigt werden. Der Nutzen des Intensivtagebuches ist mittlerweile beschrieben. Dabei geben Angehörige verstorbener Patienten an, froh zu sein, etwas in Händen halten zu dürfen, was ihre Erinnerung an den geliebten Menschen unterstützt. Nur eine Minderheit der befragten Verwandten empfand es als unangenehm, Fotos von ihren verstorbenen Angehörigen ansehen zu müssen (24).
(1) DeVita MA, Groeger J, Truog R (2003). Current controversies in critical care ethics: not just end of life. Crit Care Med 31: 34
(2) Janssens U (2010). Ethik. In: Welte T (Hrsg) Handbuch IntensivUpdate 2010. Med Publico, Wiesbaden, S 1–16, 44
(3) Bagshaw SM, Webb SA, Delaney A et al (2009) Very old patients admitted to intensive care in Australia and New Zealand: a multi-centre cohort analysis. Crit Care Med 13: R45
(4) Lloyd Ch B., Nietert PJ., Silvestri GA. (2004). Intensive care decision making in the seriously ill and elderly Crit Care Med 32: 649–654
(5) Wallner J (2008). Die richtigen Worte für medizinische Entscheidungen am Lebensende finden. Wien Klin Wochenschr 120: 647–654
(6) Cohen RW (2004). A tale of two conversations. Hastings Cent Rep: 34–49
(7) Vennemann SS, Narnor-Harris P, Perish M et al. (2008). “Allow natural death” versus “do not resuscitate: three words that can change a life. J Med Ethics 34: 2–6
(8) Scheffold N, Riemann U, Paoli A et al. (2009). Konzept zur Therapiebegrenzung in der Intensivmedizin 47: 124–129
(9) Nationaler Ethikrat (2006). Selbstbestimmung und Fürsorge am Lebensende. www.ethikrat.org/dateien/pdf/selbstbestimmung-und-fuersorge-am-lebensende.pdf, abgerufen am 1.1.2016
(10) Janssens U, Burchardi H, Duttge G, et al. (2013). Therapiezieländerungen und Therapiebegrenzung in der Intensivmedizin. Med Klin Intensivmedizin und Notfallmedizin.108: 47–52
(11) Nelson JE, Mathews KS, Weissman DE, et al. (2015). Integration of palliative care in the context of rapid response: a report from the Improving Palliative Care in the ICU advisory board. Chest 147 (2): 560–569
(12) Janssens U (2012). Die akute Herzinsuffizienz. Med Klin Intensivmed Notfmed 107: 397–423
(13) Bundesärztekammer (2011). Grundsätze der Bundesärztekammer zur Sterbebegleitung. Dtsch Ärztebl 108: A346-A348
(14) Winkler E (2008). Angehörige auf der Intensivstation – Besucher, Helfer oder Traumatisierte? In: Junginger T, Perneczky A, Vahl C-F, Werner C, Hrsg. Grenzsituationen in der Intensivmedizin. Berlin, Heidelberg: Springer; 2008: 199–206
(15) Azoulay E, Pochard F, Chevret S et al (2000). Half the families of intensive care unit patients experience inadequate communication with physicians. Crit Care Med 28: 3044–3049
(16) Janssens U, Graf J (2010). Angehörigenkonferenz. Intensivmed 47: 35–42
(17) Vanden Bergh H, Wild DMG (2015). Palliativmedizin – Über das Lebensende reden auf der Intensivstation. Anästhesiol Intensivmed Notfallmed Schmerzther 50 (1): 56–63
(18) Lautrette A, Darmon M, Megarbane B, et al. (2007). A communication dtrategy and brochure for relatives of patients dying in the ICU. N Engl J Med 356: 469–478
(19) Wallner J (2014). Sterben auf der Intensivstation. Med Klin Intensivmed Notfallmed 109: 13–18
(20) Dreyer M (2008). Der Tod. In: Junginger T. et al. (Hrsg) Grenzsituationen in der Intensivmedizin Springer, Berlin
(21) Anselm R (2008). Menschenwürdig sterben auch auf der Intensivstation? In: Junginger T. et al. (Hrsg). Grenzsituationen in der Intensivmedizin Springer, Berlin
(22) Symptombehandlung-Mundpflege in der letzten Lebensphase (2009). Z Palliativmed 10: 138–139
(23) Kostrzewa S (2015). Verstorbene würdevoll versorgen. Pflegen:palliativ 28: 19–21
(24) Combe D (2005). The use of patient diaries in an intensive care unit. In: Nursing in Critical Care Vol. 10/1, 31–43