Eine längere und/oder wiederholte Exposition der Haut gegenüber Urin und/oder Stuhl kann zu einer Inkontinenz-assoziierten Dermatitis führen. Unser Autor fasst den aktuellen Forschungsstand zusammen – von der Ätiologie über die Prävention bis zur Therapie.
Viele ältere Menschen sind von Inkontinenz betroffen, die als unwillkürlicher Verlust von Urin und/oder Stuhl definiert wird. Die Prävalenz von Inkontinenz ist in geriatrischen und Langzeitpflegeeinrichtungen mit etwa 60 bis 80 Prozent sehr hoch. Eine längere und wiederholte Exposition der Haut gegenüber Urin und/oder Stuhl kann zu einer Inkontinenz-assoziierten Dermatitis (IAD) führen. IAD verursacht eine Entzündung der Haut, die durch Rötungen, Mazeration, Erosion und Schuppung gekennzeichnet ist und sehr häufig mit einer Infektion einhergeht. Weitere Symptome sind Juckreiz, Brennen und Schmerzen, insbesondere während der Hautpflege oder Mobilisierung. Die Prävalenz von IAD bei älteren Menschen liegt je nach Setting und Erhebungsmethode zwischen 3 und 30 Prozent.
Ätiologie
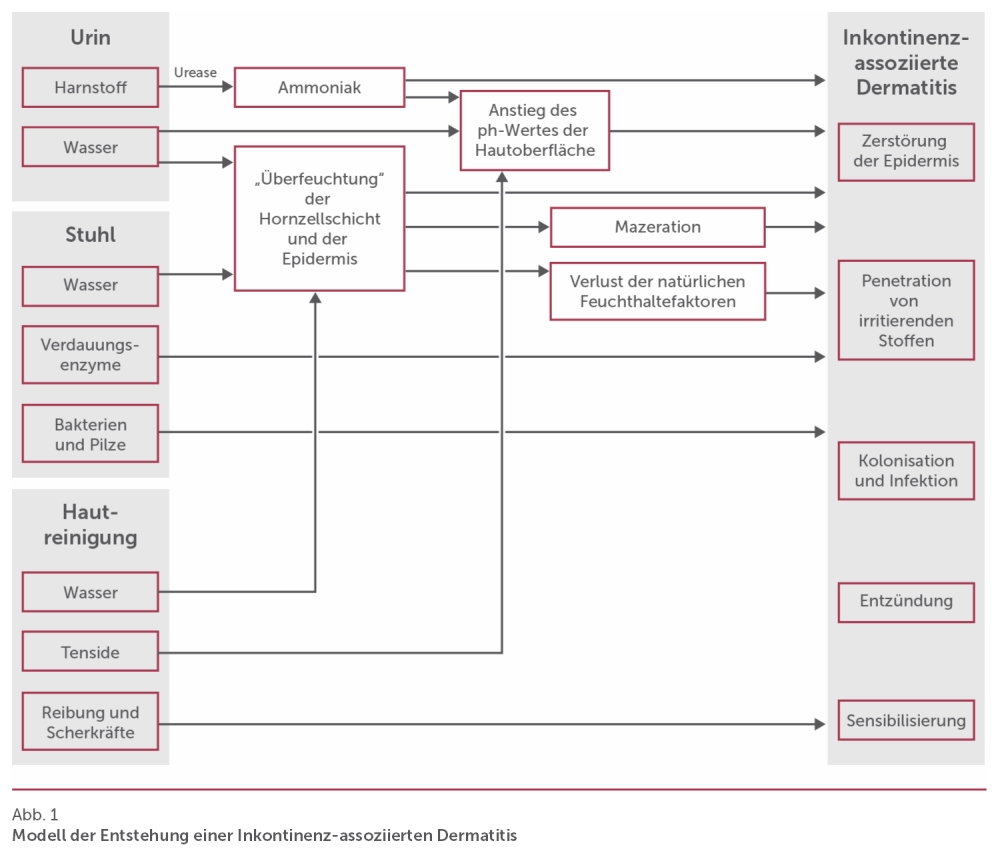
IAD ist eine irritative Kontaktdermatitis, die durch akuten oder längeren und wiederholten Kontakt mit Urin und/oder Stuhl ausgelöst wird. Der zugrunde liegende Prozess der Entstehung einer IAD ist vereinfacht in Abbildung 1 dargestellt [1]. Urin und Stuhl auf der Hautoberfläche führen zu „Überfeuchtung“ sowie zur Zerstörung der Hornzellschicht und der gesamten Epidermis. Das Enzym Urease wandelt Harnstoff in Ammoniak um. Sobald Ammoniak in Wasser gelöst ist, steigt der pH-Wert der Hautoberfläche, wodurch sich die Barrierefunktion der Haut herabsetzt. Es gibt Hinweise, dass Ammoniak die Haut auch direkt schädigt und eine Entzündungsreaktion auslöst. Bakterien und Verdauungsenzyme führen ebenfalls zu einer charakteristischen Entzündung der Epidermis und Dermis. Ein alkalischer pH-Wert der Hautoberfläche verstärkt wiederum die Aktivität der Verdauungsenzyme. Darüber hinaus fördern häufige Hautreinigungsmaßnahmen und Okklusion aufgrund von Inkontinenzmaterial oder aufgrund von längerem Liegen oder Sitzen die Entwicklung der IAD.
Assessment
Risikoeinschätzung. Um einer IAD vorzubeugen, ist die Risikoeinschätzung sehr wichtig. Jede Person mit Inkontinenz ist gefährdet, eine IAD zu entwickeln, aber nicht jede Person mit Inkontinenz entwickelt eine IAD. Unter Berücksichtigung der Ergebnisse hochwertiger Längsschnittstudien scheinen eine erhöhte Stuhlfrequenz (einschließlich Diarrhoe), eine eingeschränkte Mobilität und Reibungs-/Scherkraftprobleme das Risiko einer IAD zu erhöhen. Es gibt ebenfalls Hinweise, dass das weibliche Geschlecht und ein höheres Alter das IAD-Risiko erhöhen. Insgesamt deuten diese Ergebnisse darauf hin, dass ältere Menschen mit Inkontinenz einem sehr hohen IAD-Risiko ausgesetzt sind.
Diagnose. Die Diagnose einer IAD wird durch eine klinische Untersuchung und auf der Grundlage der Anamnese gestellt. Da es sich bei der IAD um eine Kontaktdermatitis handelt, zeigt sie typische Anzeichen einer scharf abgegrenzten Hautentzündung im Bereich der Exposition, einschließlich der konvexen Bereiche des Gesäßes, des Perineums oder der perianalen Hautbereiche. Hautfalten können betroffen sein und müssen untersucht werden.
Eine akute IAD ist durch Mazeration, Erythem, Ödem, Schmerzen und Juckreiz gekennzeichnet. Bei dunkler pigmentierter Haut kann eine akute IAD als violette Verfärbung auftreten. Im weiteren Verlauf können Bläschen und Blasen entstehen, die zu schmerzhaften unregelmäßig begrenzten Erosionen führen.
Eine chronische IAD ist durch Verdickungen der Haut, Schuppen und Hyperpigmentierung gekennzeichnet.
Eine IAD geht sehr häufig mit einer Sekundärinfektion – meist Candida albicans – einher, die sich klinisch durch weiße Schuppung, eitriges Exsudat und Satellitenpapeln und -pusteln zeigt. Der Nachweis einer Pilzinfektion kann manchmal schwierig sein. Im Zweifelsfall muss eine mikrobiologische Probe entnommen und analysiert werden. Es gibt Hinweise darauf, dass eine Besiedlung mit Candida albicans häufig vorkommt, insbesondere bei älteren Menschen, aber die Zusammenhänge zwischen Besiedlung, Art der Inkontinenz und IAD sind unklar. Ähnlich wie bei anderen Wunden könnte es Faktoren geben, die bei IAD eine Kolonisierung in eine Infektion umwandeln, die bisher unbekannt sind.
Es stehen mehrere Klassifikationen und Schweregradeinteilungen zur Verfügung. Ein weitverbreitetes Instrument ist das Ghent Global IAD Categorization Tool (GLOBIAD), das zwischen Entzündungen mit Erythem ohne Erosionen (Kategorie 1) und mit Erosionen (Kategorie 2) unterscheidet. Es wurde auf Deutsch übersetzt und ist unter www.skintghent.be/en/onder zoek/Tools/2/incontinence-associated-derma titis-iad frei verfügbar.
Eine der wichtigsten Differenzialdiagnosen ist das allergische Kontaktekzem, das vor allem bei älteren Menschen häufig auftritt. Hautpflege- und Inkontinenzprodukte enthalten eine Vielzahl von Inhaltsstoffen, die Sensibilisierungen und nachfolgende Kontaktallergien verursachen können. Im Vergleich zur irritativen Kontaktdermatitis ist die allergische Kontaktdermatitis weniger klar abgegrenzt und die Entzündung erstreckt sich über die exponierten Hautbereiche hinaus (Streuphänomen). Akute klinische Symptome umfassen Erytheme, Bläschen und Blasen, während chronische Formen eine Vergröberung des Hautreliefs, Risse oder Fissuren umfassen können. Wenn die Exposition gegenüber Urin und Stuhl unterbrochen wird, heilt die IAD sofort ab. Die Heilung einer allergischen Kontaktdermatitis dauert erheblich länger, vorausgesetzt, das auslösende Allergen wird vermieden [2].
Eine weitere Differenzialdiagnose ist die intertriginöse Dermatitis oder Intertrigo. Es handelt sich ebenfalls um eine irritative Kontaktdermatitis, die jedoch aufgrund wiederholter Reibung zwischen zwei Hautoberflächen in Hautfalten auftritt. Eine Unterscheidung zwischen IAD und Intertrigo ist klinisch aufgrund der unterschiedlichen anatomischen Lokalisationen und des fehlenden Kontakts mit Urin oder Stuhl möglich. Intertrigo ist durch Erytheme und Erosionen gekennzeichnet, die spiegelbildlich an gegenüberliegenden Hautoberflächen auftreten. Es ist oft mit Juckreiz und Geruch verbunden, der durch das Wachstum von Bakterien oder Pilzen in den tiefen Hautfalten verursacht wird.
Eine weitere häufige Verwechslungsgefahr besteht mit Dekubitus im Bereich der Sakralhaut. Dekubitus wird durch eine längere lokale mechanische Deformation der Haut und der darunter liegenden Gewebe verursacht, was zum Absterben des Gewebes führt. Im Vergleich zu IAD sind die Ränder von Dekubitus klar abgegrenzt und die Wunde ist rund bis oval. Dekubitus befindet sich in der Regel über Knochenvorsprüngen, wohingegen IAD immer dort auftritt, wo Urin und Stuhl Kontakt zur Haut haben.
Prävention
Aufgrund des hohen IAD-Risikos älterer Menschen mit Inkontinenz ist die Prävention wichtig. Das wichtigste Prinzip besteht darin, den Kontakt der Haut mit Urin und Stuhl zu reduzieren oder zu vermeiden. Dieses Ziel kann durch drei Strategien erreicht werden: Förderung der Kontinenz, Verwendung von Inkontinenzprodukten und Durchführung von Maßnahmen zum Hautschutz. Entsprechende Handlungen sollten um Information, Beratung und Schulung für die Betroffenen und Angehörigen ergänzt werden [3].
Förderung der Kontinenz. Der erste Schritt sollte eine sorgfältige Beurteilung sein, um die Art der Inkontinenz zu klassifizieren. Je nach Art umfassen die Empfehlungen zur Förderung der Harn- und Stuhlkontinenz unter anderem Gewichtsreduktion bei Patientinnen und Patienten mit Adipositas, Toilettenroutinen, Beckenbodentraining sowie angepasste Flüssigkeits- oder Nahrungsaufnahme. Sofern sinnvoll, können auch medikamentöse Therapien oder Operationen infrage kommen. Insbesondere bei Menschen in geriatrischen Abteilungen und Langzeitpflegeeinrichtungen ist die vollständige Wiederherstellung der Kontinenz möglicherweise kein realistisches Behandlungsziel. Hier tritt die Kompensation der Inkontinenz in den Vordergrund [4].
Inkontinenzprodukte. Diese werden verwendet, um Blasen- oder Stuhlinkontinenz (innerhalb oder außerhalb des Körpers) aufzufangen oder den Darm/die Blase zu entleeren. Es steht eine große Auswahl an Produkten zur Verfügung. Bei älteren Menschen mit Inkontinenz werden häufig aufsaugende Produkte verwendet. Die Auswahl richtet sich nach Art, Häufigkeit und Menge des Urins und/oder Stuhls sowie der individuellen Akzeptanz. Insbesondere bei älteren Menschen sollten Produkte mit superabsorbierenden und atmungsaktiven Materialien bevorzugt werden, um eine Überfeuchtung der Hornzellschicht zu reduzieren. Eine praktische, unabhängige und frei verfügbare Entscheidungshilfe für die Auswahl geeigneter Produkte ist der „Continence Product Advisor“ unter www.continenceproductadvisor.org.
Neben der Auswahl des richtigen aufsaugenden Produkts ist auch ein regelmäßiger Wechsel wichtig. Das Hauptproblem ist die Ansammlung von Wärme und Feuchtigkeit zwischen der Haut und dem Produkt, insbesondere wenn die Aufnahmekapazität erschöpft ist. Ein weiterer unerwünschter Nebeneffekt ist ein möglicher Rückfluss aus dem absorbierenden Kern zurück zur Haut. Es handelt sich um den Anteil der Flüssigkeit, der aus dem inneren absorbierenden Kern wieder mit der Hautoberfläche in Kontakt kommen kann und möglicherweise gelöste Substanzen enthält, die normalerweise nicht in direkten Kontakt mit der Haut kommen sollten. Dieses Phänomen kann das Risiko der Kontaktdermatitis weiter erhöhen. Die Wechselintervalle müssen patientenorientiert sein. Nach Episoden von Stuhlinkontinenz müssen die Produkte sofort gewechselt werden.
Hautschutz
Produkte zum Auftragen. Der Kontakt mit Urin oder Stuhl kann durch die Verwendung von Hautschutzprodukten reduziert werden. Es gibt eine unüberschaubare Vielfalt von Produkten, die aus verschiedenen Inhaltsstoffen bestehen. Im Allgemeinen kann zwischen filmbildenden und lipophilen Produkten unterschieden werden.
Filmbildende Produkte enthalten Polymere wie Siloxan oder Cyanacrylat, die eine Art Beschichtung der Hautoberfläche bilden und vor chemischen (Urin, Stuhl) sowie mechanischen (Reibung, Scherung) Reizungen schützen. Lipophile Produkte werden auch als Hautschutzsalbe bezeichnet und bestehen aus Vaseline, Paraffin, Wachsen oder ähnlichen lipophilen Inhaltsstoffen, die ebenfalls eine physikalische und chemische Barriere bilden. Vor allem Vaseline hat starke hautschützende und okklusive Eigenschaften. Entgegen der weitverbreiteten Annahme blockiert Vaseline die Hautoberfläche nicht vollständig und ist nicht komedogen. Lipophile Produkte können auch mit Zinkoxid, zum Beispiel Zinkoxidcreme, kombiniert werden, das entzündungshemmende Eigenschaften aufweist.
Studienergebnisse legen nahe, dass die Verwendung von Hautschutzprodukten einer IAD vorbeugen beziehungsweise die Entstehung hinauszögern kann. Es gibt jedoch keine Belege, dass ein Produkt besser wirkt als ein anderes [5]. Ähnlich wie Tenside in Hautreinigungsmitteln können Emulgatoren, die in vielen Hautpflegeprodukten enthalten sind, die Hautbarriere schädigen. Bei der Auswahl der Produkte sollte auch darauf geachtet werden, dass sie keine bekannten allergenen Substanzen wie Lanolin, Parabene, Duftstoffe oder „Naturprodukte“ wie Teebaumöl enthalten. Die Anweisungen des Herstellers sollten strikt befolgt werden.
Hautreinigung. Inkontinenz erfordert eine häufige Hautreinigung. Es wird empfohlen, die Haut nach jeder Inkontinenzepisode zu reinigen. Wasser ist ein wirksames Hautreinigungsmittel. Um lipophile Bestandteile zu lösen, sind jedoch Tenside („Seife“) erforderlich. Diese senken die Oberflächenspannung zwischen hydrophilen und lipophilen Bestandteilen und machen den „Schmutz“ auf der Hautoberfläche wasserlöslich.
Zu bedenken ist allerdings, dass sowohl Wasser als auch Seife die Haut schädigen. Längerer Kontakt der Haut mit Wasser führt auch zu einer erhöhten Durchlässigkeit der Hornzellschicht. Da die Haut aufgrund des Kontakts mit Urin und Stuhl bereits einer erhöhten Feuchtigkeit ausgesetzt ist, verstärkt die Anwendung von Wasser diesen unerwünschten Effekt, der umso stärker ist, je häufiger die Haut gewaschen und je mehr Seife verwendet wird. Um diese Nebenwirkungen zu reduzieren, sollte die Haut vorsichtig und mit geringem Druck gereinigt werden – und nur, wenn es unbedingt notwendig ist. Es sollten reizarme und nichtalkalische Tenside bevorzugt werden.
Um die Exposition gegenüber herkömmlichen Waschmitteln mit Wasser und Reinigungsmitteln zu vermeiden, können auch spezielle Feuchttücher verwendet werden. Feuchttücher bestehen aus einer Grundlage aus Polyester, Viskose oder Baumwollfasern und einer flüssigen Reinigungsformulierung. Bei fest haftenden Verschmutzungen wie Stuhl sollte diese durch Auflegen eines Waschlappens oder Tuchs vorher angefeuchtet werden.
Therapie
Die Behandlung von IAD folgt denselben Strategien wie die Prävention inklusive der Förderung der Kontinenz, der Verwendung geeigneter Kontinenzprodukte und dem Schutz der Haut. Je nach Schweregrad können zusätzliche Maßnahmen erforderlich sein.
Bei ersten Anzeichen von Entzündungen, jedoch bei noch intakter Epidermis, sollten Hautschutzprodukte durchgehend verwendet werden. Okklusion sollte vermieden oder auf ein Minimum reduziert werden. Das kann beispielsweise durch die Auswahl von Kontinenzprodukten mit höherer Saugfähigkeit oder durch die regelmäßige Belüftung der betroffenen Hautbereiche erreicht werden.
Nässende Erosionen und Exkoriationen sollten mit hydrophilen zinkhaltigen oder filmbildenden Produkten behandelt werden, die vom Hersteller ausdrücklich für diese Anwendung vorgesehen sind. Stark haftende Zinkpräparate sollten nicht verwendet werden, da sie eine kontinuierliche Wundkontrolle behindern und eine vollständige Entfernung kaum möglich ist. Bei sehr schweren und ausgeprägten Entzündungen können topische Glukokortikoide unter Aufsicht von Dermatologen für kurze Zeit in Betracht gezogen werden. Die Verwendung von Wasser und Seife muss so weit wie möglich reduziert werden. Die Okklusion muss begrenzt werden und die betroffenen Hautbereiche sollten regelmäßig der Luft ausgesetzt werden. Bei bettlägerigen Personen kann die zusätzliche Verwendung einer speziellen Matratze, die das Mikroklima beeinflusst (zum Beispiel Low-Air-Loss), zur Unterstützung der Heilung einer IAD in Betracht gezogen werden.
Bei sehr schwerer IAD, die sich trotz Behandlung nicht bessert, kann der kurzfristige Einsatz von Urin- oder Stuhlableitungssystemen in Betracht gezogen werden.
Wenn lokale Anzeichen einer Pilzinfektion, einschließlich Satellitenläsionen und/oder weißer Schuppenbildung, festgestellt werden oder eine Pilzinfektion durch eine mikrobiologische Untersuchung bestätigt wurde, sollte eine topische antimykotische Therapie (zum Beispiel mit Miconazol, Clotrimazol, Nystatin) eingeleitet werden. Je nach mikrobiologischen Ergebnissen müssen andere topische antimikrobielle Substanzen (zum Beispiel mit Polyhexanid) entsprechend verwendet werden. Bei schweren Ulzerationen sollten Protokolle für infizierte Wunden befolgt werden.
Hinweis: Dieser Artikel ist eine Zusammenfassung einer detaillierten klinischen Übersichtsarbeit, die kürzlich in der Zeitschrift „Drugs & Aging“ veröffentlicht wurde [1]. Sie ist unter doi.org/10.1007/s40266-025-01227-z frei verfügbar und enthält viele weitere Details sowie alle zugrunde liegenden Quellen.
[1] Kottner J, Dissemond J. Incontinence-Associated Dermatitis in Older Adults: A Critical Review of Risk Factors, Prevention and Management. Drugs Aging. 4. July 2025. doi.org/10.1007/s40266-025-01227-z
[2] Kottner J, El Genedy-Kalyoncu M, Dissemond J. Inkontinenz-assoziierte Dermatitis im Alter – häufig übersehen. MMW Fortschr Med 2024; 166 (15): 48–51. doi.org/10.1007/s15006-024-4135-5F
[3] Deutsches Netzwerk für Qualitätsentwicklung in der Pflege (Hrsg.). Expertenstandard Förderung und Erhaltung der Hautintegrität in der Pflege. Osnabrück 2024
[4] Deutsches Netzwerk für Qualitätsentwicklung in der Pflege (Hrsg.). Expertenstandard Kontinenzförderung in der Pflege. Osnabrück 2024
[5] Graham T, Beeckman D, Kottner J, Fader M, Fiorentino F, Fitzpatrick JM, Gray M, Harris RG, Sooriah S, Wallace SA, Worsley PR, Woodward S. Skin cleansers and leave-on product interventions for preventing incontinence-associated dermatitis in adults. Cochrane Database Syst Rev 2025; 7 (7): CD011627. doi.org/10.1002/14651858.CD011627.pub3