Positive Erfahrungen eines Projekts in Australien ermutigten das Universitätsklinikum Regensburg, das Patientenmanagement und die Angehörigenbetreuung in die Hände kompetenter Pflegender zu geben. Aufgaben der "Clinical Nurse Coordinator" sind, eine möglichst optimale Auslastung der Intensivstation sowie gleichzeitig rasche Entscheidungen ohne "Telefonschleifen" zu gewährleisten.
Die Verfügbarkeit von Intensivbetten hängt von verschiedenen Faktoren ab, deren Steuerung immer schwieriger wird: die Anzahl der geplanten operativen Eingriffe, plötzliche Inhouse-Notfälle, Zuverlegungen von externen Kliniken, nichtplanbare Eingriffe mit hoher Dringlichkeit, Patientinnen und Patienten (im Folgenden: Patienten) aus dem Schockraum und – nicht zuletzt – die Verfügbarkeit von pflegenden und ärztlichen Mitarbeiterinnen und Mitarbeitern (im Folgenden: Mitarbeiter). So führt eine Reihe nichtplanbarer Ereignisse zu einem stark fluktuierenden Bedarf an sofort oder mindestens zeitnah benötigten Intensivbetten.
Auch bei Verlegungen sind externe Unwägbarkeiten nicht selten limitierend: fehlende Kapazitäten in Rehakliniken, voll belegte IMC-Stationen, fehlende Sitzwachen auf den Allgemeinstationen. In Zeiten von Leistungsverdichtung und ökonomischer Steuerung geht es der Intensivmedizin nicht anders als vielen anderen Bereichen des öffentlichen Lebens: Es entwickelt sich ein Spannungsfeld zwischen Angebot und Nachfrage und somit ein zusätzlicher Stressfaktor in der Patientenversorgung.
Die Bedeutung der Integration von Angehörigen für die Vermeidung langfristiger Folgeschäden überlebender Patienten nach kritischer Krankheit ist durch zahlreiche Studien nachgewiesen worden. Die frühzeitige und umfassende Kommunikation mit den Angehörigen steigert deren Belastbarkeit. Die Realität ist leider häufig eine andere: die Ehefrau, die auf einen Gesprächstermin mit dem Arzt oder der Ärztin (im Folgenden: Arzt) wartet, Verwandte, die auch beim dritten Anruf nochmals vertröstet werden müssen, weil der zuständige Arzt gerade bei einem Eingriff am Bett steht oder mit dem Patienten im CT ist. Es ist daher erwartbar, dass eine Optimierung der Organisation der Kommunikation zwischen Angehörigen und Therapeuten einen positiven Effekt nicht nur auf die Stabilität der familiären Begleiter, sondern auch auf das Outcome des Erkrankten haben sollte.
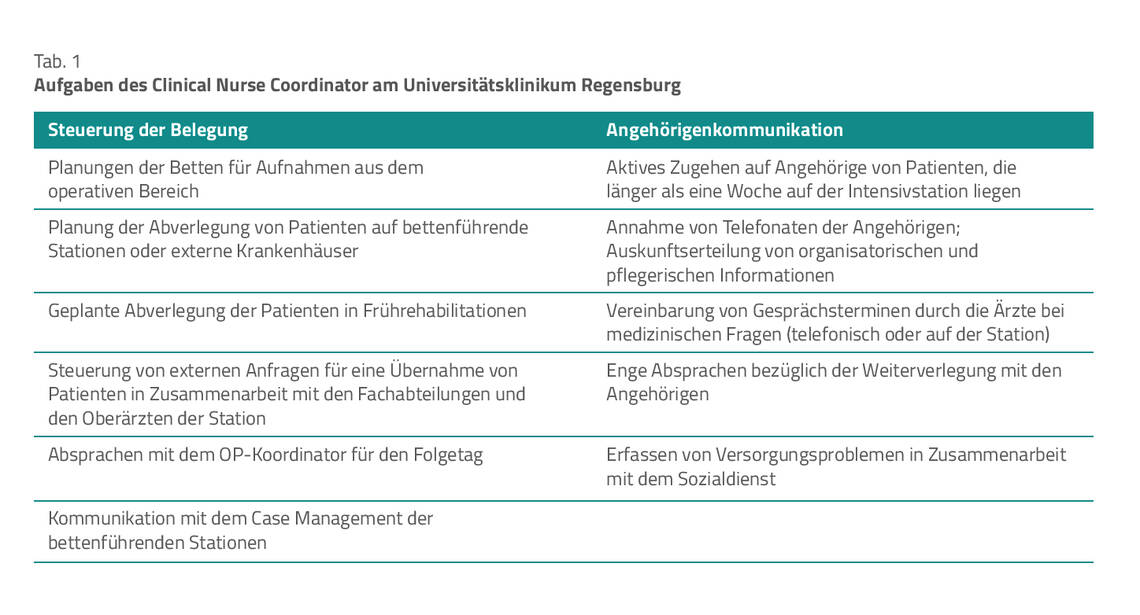
Hauptaufgaben der CNC: Bettenmanagement und Angehörigenbetreuung
Diese zwei Bereiche – Bettenmanagement und Angehörigengespräche – werden auf Intensivstationen häufig vom Dienstarzt, in vielen Fällen vom leitenden Oberarzt, gemanagt. Beobachtungen im Universitätsklinikum Regensburg (UKR) haben jedoch ergeben, dass der verantwortliche Arzt bis zu 50 Telefonate am Tag führt, die das Thema Patientenmanagement und Angehörigenarbeit umfassen. Auch bei Pflegenden gehen wertvolle Zeit und Ressourcen verloren, beispielsweise bei der Planung und interdisziplinären Absprache von Untersuchungen. Diese Zeit fehlt am Ende in der unmittelbaren Krankenversorgung.
Gerade in großen Intensiveinheiten nehmen Kommunikation und Organisation rund um die Zu- und Abverlegung erheblichen Raum ein; sie bleiben aber dabei wegen der Doppelbelastung oder eines „Nebenbei-Managements“ oft suboptimal. Wichtige Informationen gehen verloren oder Prozesse werden zeitverzögert in Gang gesetzt, weil der Verantwortliche bei einer akuten Notfallsituation benötigt wird oder gerade in die Visite vertieft ist und dadurch Nachfragen in der Rehaklinik oder im nachbehandelnden Krankenhaus verschoben werden müssen.
Auf Intensivstationen wird die Management- und Kommunikationskompetenz von Pflegenden für dieses Arbeitsfeld noch relativ selten genutzt, im angelsächsischen Ausland ist das vollkommen anders. Positive Erfahrungen eines Projektes in Australien ermutigten das UKR, das Patientenmanagement und gleichzeitig eine proaktive Angehörigenbetreuung in die Hände kompetenter Pflegender zu geben. Der Blick auf die Allgemeinstationen, auf denen seit vielen Jahren sehr erfolgreich die Belegung durch das Case Management organisiert wird, motivierte die Verantwortlichen der Operativen Intensivstation zusätzlich, im Sommer 2017 das Projekt „Clinical Nurse Coordinator (CNC)“ zu starten.
Die Hauptaufgaben eines CNC sind das Bettenmanagement und die Betreuung der Angehörigen. Weitere Aufgaben sind in Tabelle 1 aufgeführt.
Optimierung des Bettenmanagements. Die Operative Intensivstation des UKR ist eine interdisziplinäre Intensivstation mit 26 Planbetten. Die Versorgung von schwer- und mehrfachverletzten Patienten, Patienten mit ARDS, Sepsis und Multiorganversagen sowie Patienten nach komplexen Operationen inklusive Transplantationen gehören zu den Schwerpunkten. Bettenführende Kliniken sind die Klinik für Anästhesiologie und die Klinik für Chirurgie. Belegende Kliniken sind primär die Chirurgie, die Gefäßchirurgie, die Unfallchirurgie, die Mund-Kiefer-Gesichtschirurgie und die HNO. Weiterhin gibt es bei Bedarf Anfragen und Belegungen durch Neurochirurgie, Herz-Thorax-Chirurgie oder den Fächern der Inneren Medizin.
All diese Kliniken verfügen über ein pflegerisches Case Management, das die Einbestellungen und Belegung der entsprechenden Allgemeinstationen koordiniert. Elektive Eingriffe werden durch den OP-Koordinator zentral gesteuert. Hinzu kommen externe Anfragen, die die Intensivstation betreffen, aber nicht selten zunächst in der zuständigen Fachdisziplin (z. B. Anfrage zur Übernahme eines anaphylaktischen Schocks an die Dermatologie) auflaufen und evtl. angenommen werden ohne vorherige Absicherung eines Intensivbetts. Notfälle von extern werden durch die Leitung der Zentralen Interdisziplinären Notaufnahme oder durch den zuständigen Oberarzt der Anästhesie koordiniert.
Ziel und Legitimation einer Stelle als Clinical Nurse Coordinator ist es, eine möglichst optimale Auslastung der Station zu gewährleisten und gleichzeitig eine rasche Entscheidung ohne „Telefonschleifen“ herbeizuführen. Die Definition einer optimalen Belegung der Intensivstation heißt nicht ausschließlich, die Planbetten zu füllen, sondern bedeutet vielmehr, eine möglichst große Anzahl der nichtplanbaren Ereignisse zu berücksichtigen und damit dem Versorgungsauftrag eines Maximalversorgers und Transplantationszentrums regional und überregional Rechnung zu tragen.
Für jeden Teilbereich und Ansprechpartner wurden in diesem Projekt individuelle Kommunikationsstrukturen definiert, feste Zeiten und Inhalte besprochen, Erwartungen und spezifische Anforderungen benannt und dafür geeignete Wege und Lösungen erarbeitet. So ist es beispielsweise für die Case Manager der Kliniken wichtig, welche Patienten auf die Allgemeinstation verlegt werden, wann dafür ein idealer Zeitpunkt ist, ob der Patient dort noch Monitoring oder Sauerstoff braucht und ob eventuell noch eine Untersuchung ansteht.
Für den OP-Koordinator ist das entscheidende Qualitätskriterium die Verlässlichkeit zugesagter Übernahmen. Ideal in der Planung eines OP-Programms ist es, bereits am Vortag für den Folgetag eine Prognose durch den CNC zu erhalten. Ist diese Vortagesprognose verlässlich und belastbar, werden Wartezeiten oder OP-Verschiebungen bei notwendigen postoperativen Intensivbehandlungen, also gerade bei großen Eingriffen, auf ein Minimum reduziert.
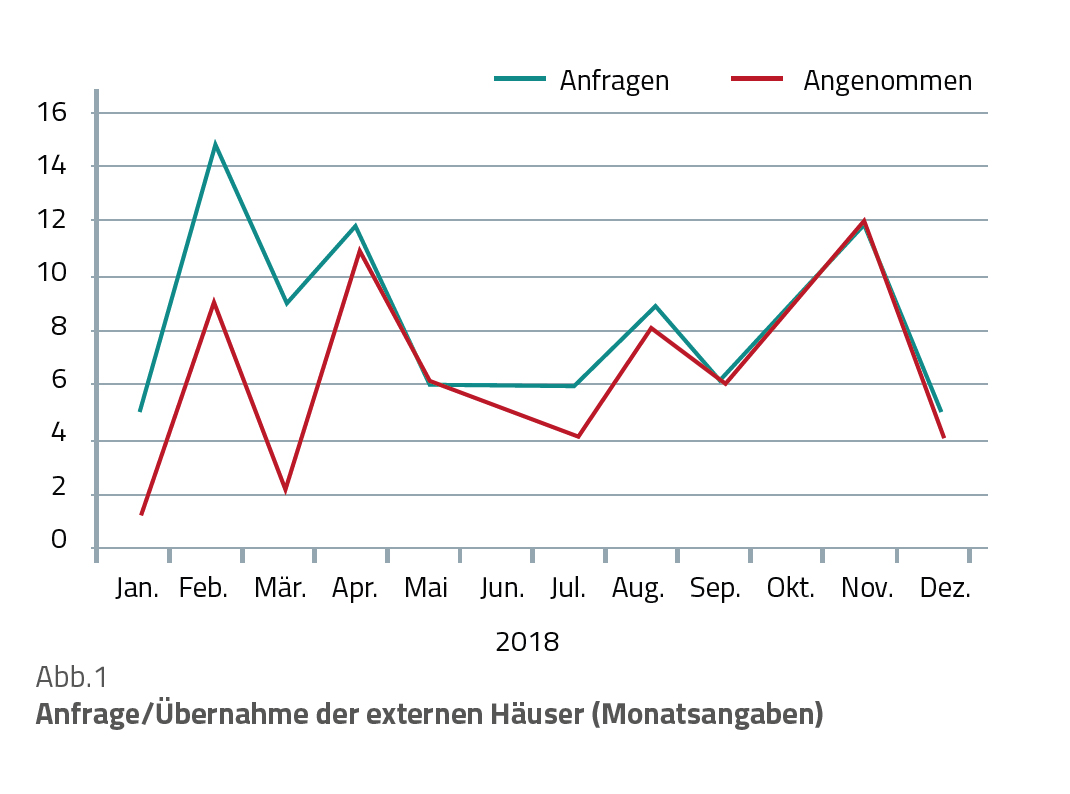
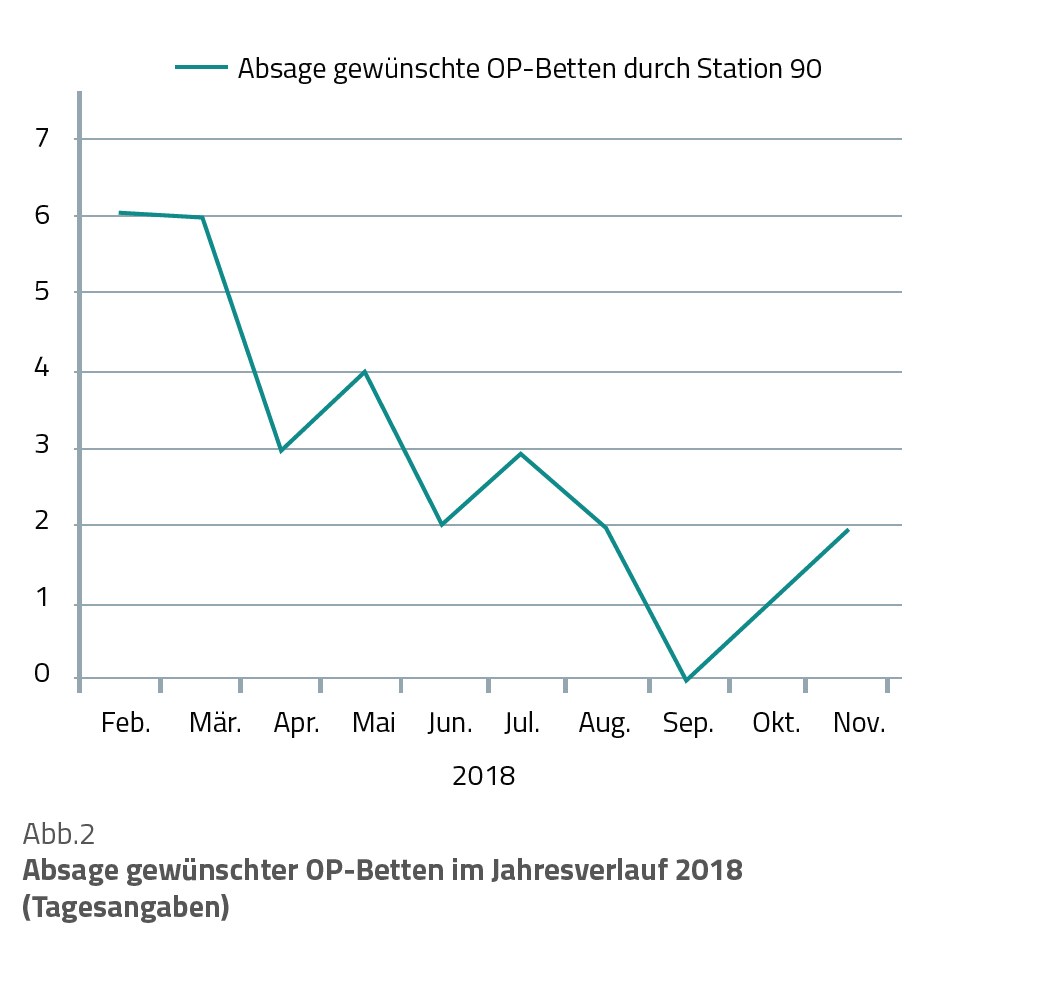
Ein Krankenhaus der maximalen Versorgung ist für die Region genauso wertvoll, wie es zuverlässig und zeitnah auf Übernahmegesuche positiv reagieren kann. Sehr häufig sind mangelnde Intensivkapazitäten der entscheidende limitierende Faktor für die Übernahme. Die Implementierung des CNC wurde durch eine qualitative Datenerhebung begleitet. Die Ergebnisse legen nahe, dass sich durch die personellen und strukturellen Veränderungen die Übernahmeqoute (Anfrage/realisierte Übernahme) deutlich verbesserte (Abb. 1). Ebenfalls reduzierte sich die Anzahl kurzfristiger OP-Absagen wegen fehlender Intensivbetten (Abb. 2).
Optimierte Kommunikationsangebote für Angehörige. Die Operative Intensivstation ist seit vielen Jahren eine zertifizierte „Angehörigenfreundliche Intensivstation“. Ein offenes Besuchsmodell ohne zeitliche Einschränkung gehört ebenso dazu wie eine ansprechende Warteatmosphäre, separate Angehörigengesprächsräume und Integration in die Pflege.
Bei Patienten mit prolongierter Intensivbehandlung steigt die Belastung der Angehörigen mit Unsicherheiten und Zweifeln betreffend der allgemeinen Prognose, der Invasivität der Behandlung und Aspekten der zukünftigen Versorgung. So entstehen vermehrt Fragen außerhalb des rein medizinischen Bereichs, die durch den CNC bearbeitet werden können. Ein aktives Zugehen auf die Angehörigen, das Anbieten von Gesprächen, ein frühzeitiges Erkennen von eventuellen Versorgungslücken sowie die psychische Betreuung bei ungeplanten Verläufen des Krankheitsbildes des jeweiligen Angehörigen sind hier das Hauptaufgabengebiet im Sinne einer akuten Unterstützung, sofern ein ausführliches Arztgespräch nicht sofort realisierbar ist. Dabei haben sich nach unserer Beobachtung vor allem die Kontinuität der Ansprechpartner und das so gebildete Vertrauensverhältnis als sehr positive Punkte im Angehörigenkontakt gezeigt. Alle Anrufe von Angehörigen werden direkt auf das CNC-Telefon gelenkt; sie treffen auf einen kompetenten Gesprächspartner ohne lange Warteschleifen oder Weitervermittlungen. Die früher häufig übermittelte Botschaft „Unser Arzt ist gerade auf Visite, können sie in drei Stunden noch einmal anrufen?“ ist Vergangenheit. Diese Aussage hat ohnehin nicht zur Erleichterung des Ehemanns geführt, der „nur“ wissen wollte, wie seine Frau die Nacht verbracht hat. Der CNC kann hierzu rasch eine orientierende Auskunft erteilen oder er leitet das Gespräch an die betreuende Pflegekraft, einen Arzt oder den Patienten weiter.
Die Oberpfalz und Niederbayern sind Flächenbezirke mit Regensburg in einer Randlage. Viele Angehörige fahren zwischen einer und zwei Stunden zum Klinikum und wünschen sich eine wohnortnahe Anschlussbehandlung. Der CNC steht in engem Kontakt zu den AHB-Kliniken und den heimatnahen örtlichen Krankenhäusern.
Kompetenz und Empathie sind Erfolgsfaktoren
Ein wesentlicher Grund für den Erfolg des CNC ist in der erhöhten Kontinuität zu sehen. Waren bisher acht Oberärzte rotierend mit Teilbereichen der Aufgaben Bettenmanagement und Angehörigenbetreuung betraut, teilen sich jetzt zwei Fachkrankenschwestern diese Lotsenstelle. Externe und interne Ratsuchende treffen verlässlich auf die gleichen Gesprächspartner. Natürlich wird die Realisierung eines solchen Projektes von nichtänderbaren systemischen und optimierbaren Faktoren beeinflusst. Die Persönlichkeit und Kompetenz des CNC – z. B. Freude an Kommunikation, Belastbarkeit und Gelassenheit in emotionalen Situationen, Organisationsfreude, Improvisationsvermögen – sind wichtige Faktoren für den Erfolg. Gute und häufige positive Kontakte zur Intensivstation sprechen sich rum und führen zu einer langfristigen Verbesserung der Kommunikationsatmosphäre. Somit kann dieses Projekt im Sinne einer gegenseitigen Hilfe täglich zum Wohl der Patienten praktiziert werden.
Insgesamt beruhen die positiven Ergebnisse unseres Projektes auf einer nicht streng wissenschaftlich durchgeführten Beobachtungsstudie, die durch strukturelle Verbesserungen und verbesserte Workflows als hilfreiche Instrumente begleitet werden. Der wesentliche Faktor für den Erfolg ist aber an den Personen, deren Kompetenz und Empathie festzumachen. Kommunikative Prozesse leben sehr stark von emotionaler Intelligenz, die Abläufe beflügeln und damit sehr erfreuliche Ergebnisse erzielen. Der CNC am UKR ist ein weiterer Beitrag, um kompetente, auch akademisierte Pflegende in einer anspruchsvollen, herausfordernden Tätigkeit sinnvoll einzusetzen.