Vor mehr als 10 Jahren empfahl einer der weltweit bekanntesten Intensivmediziner ein einfach merkbares Kürzel, um alle wichtigen Aspekte der Versorgung eines Intensivpatienten im Kopf zu behalten: „Fast Hug.“
Zunächst ein Rückblick in die Geschichte der Intensivmedizin in Deutschland: Das Christentum sah die Sorge um den Schwerkranken und den Sterbenden als die höchste Pflicht der Nächstenliebe an, und Diakonie, Hospitalorden und Kloster waren die Orte, wo im Krankensaal eine Nachtwache saß, um den Kranken zu betreuen, aber auch um sein Leben loszulassen und für den Sterbenden rechtzeitig den Priester zu holen. Erst die sehr schnelle Entwicklung der Chirurgie und vor allem der Anästhesie im letzten Jahrhundert verlangten dann nach sorgfältigerer Überwachung der Frischoperierten. 1930 richteten die Chirurgen Sauerbruch und Kirschner erste Überwachungsräume für Kranke ein, die soeben operiert worden waren. Es wäre jedoch vermessen, diese einfachen „Liegeräume“, wo zunächst nur Schwestern die Kranken betreuten, mit den mit hoher Effektivität arbeitenden und von Ärzten geleiteten Intensivstationen von heute in einem Atemzug zu nennen. Der Medizinaldirektor Dr. Nachtrab von der Hamburger Gesundheitsbehörde, die größter Krankenhausträger Deutschlands war, befürwortete die Einrichtung von Intensivstationen in allen Krankenhäusern und er schrieb seinerzeit in einem Konzept zu diesem Plan: „Die Notwendigkeit der Einrichtung von Wachstationen, bzw. Intensivstationen wird grundsätzlich für erforderlich gehalten.“
Am 2. Januar 1963 wurde im Krankenhaus Hamburg- Altona die erste ,,interdisziplinäre operative Intensivstation“ eröffnet. Ihr Chefarzt war Professor Peter Lawin (geboren am 20. Januar 1930 in Königsberg, gestorben am 27. Juni 2002 in Le Tignet/Frankreich). Hamburg wurde zum Quellpunkt der sich organisierenden Intensivmedizin, und aus aller Herren Länder kamen Ärzte zum Studium der neuen Einrichtungen nach Hamburg. Die Aufgabe der lntensivmedizin ist die definitive klinische Behandlung, Überwachung und Pflege von Patienten mit manifesten oder drohenden Störungen vitaler Funktionen [1].
Es ist bereits mehr als 10 Jahre her, dass einer der weltweit bekanntesten Intensivmediziner ein sehr einfach merkbares Kürzel empfahl, um alle wichtigen Aspekte der Versorgung eines Intensivpatienten im Kopf zu behalten [2]. Das Kürzel ist allerdings nur im Englischen wirklich einfach verständlich: „Fast Hug“ bedeutet übersetzt so etwas wie „schnelle Umarmung“. Der Begriff stammt aus der Umgangssprache und meint eine kurze Liebesbezeugung, die unter Zeitdruck steht.
Dass Jean-Louis Vincent, der bekannte Chefarzt für Intensivmedizin am Erasmus-Hospital in Brüssel/Belgien, gerade diesen Begriff auswählte, um seinen Intensivmedizinern und Intensivpflegekräften ein Merkwort für die wichtigsten Punkte der intensivmedizinischen Versorgung an die Hand zu geben, verblüfft zunächst ein wenig. Aber bei genauerer Betrachtung sind die wichtigsten Aspekte der Intensivmedizin tatsächlich in diesem Kürzel vertreten: Die Erfordernis schnellen Handelns in akuten Situationen und die gleichzeitige Notwendigkeit, den Patienten mit seinen persönlichen Ängsten wahrzunehmen und ihm Zuwendung zu geben. Kurz zusammengefasst könnte man „Fast Hug“ übersetzen mit: „Schnell handeln, aber mit persönlicher Zuwendung.“
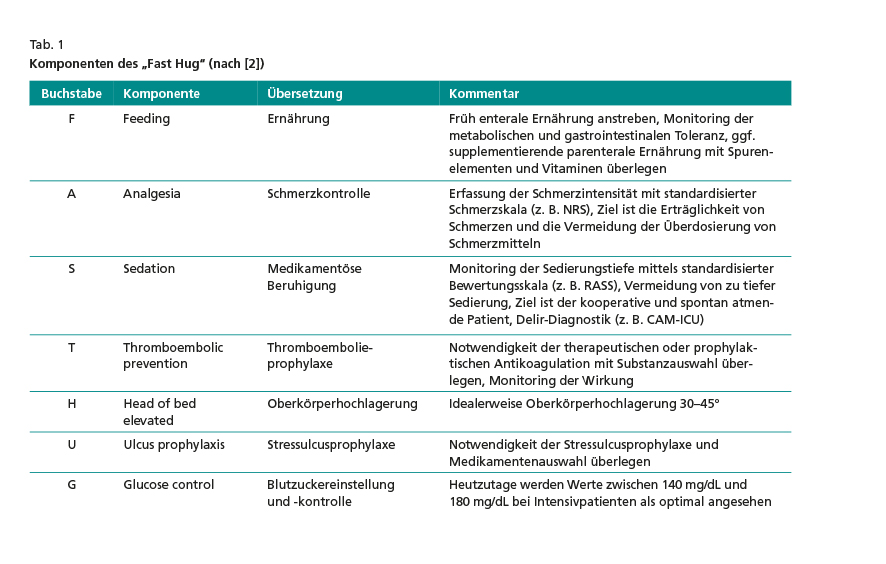
Elemente des „Fast Hug“
Jean-Louis Vincent hat die einzelnen Elemente, die sich hinter dem Merkwort verbergen, in einer Tabelle zusammengefasst (Tab. 1). Das meiste davon ist auch noch nach 14 Jahren aktuell. Allerdings müssen einige neue Studien, die seither erschienen sind, erwähnt werden.
Was bleibt vom „Fast Hug“?
In den USA und anderen englischsprachigen Ländern hat das Kürzel „Fast Hug“ in der Intensivmedizin große Bedeutung als kurzes Merkwort für die Vielfalt der bei Intensivpatienten auszuführenden Maßnahmen erlangt. Jean-Louis Vincent vergleicht diese Maßnahmen mit denen eines im Cockpit agierenden Flugzeugpiloten. Auch dieser muss die technischen und apparativen Schalthebel in der richtigen Situation und in der richtigen Reihenfolge umlegen. Dass er dabei eine große Verantwortung für die Sicherheit und das Leben einer – in diesem Fall meist größeren – Zahl von Menschen trägt, die sich ihm anvertraut haben, darf er dabei niemals aus den Augen verlieren. Für den Intensivmediziner ist die Zahl der medizinischen, pharmakologischen und apparativen Interventionsmöglichkeiten noch ungleich vielfältiger. Daher lohnt es sich laut Jean-Louis Vincent, das intensivmedizinische Management auf das kurze Merkwort zu reduzieren, um keine Maßnahmen zu vergessen. Was allerdings noch fehlt, ist eine griffige deutsche Übersetzung. Dies ist eine Herausforderung für Mediziner und Pflegende, da ein entsprechendes Akronym mit den passenden Anfangsbuchstaben der wichtigsten Maßnahmen gefunden werden muss. Bis dahin empfiehlt sich, „Fast Hug“ in die tägliche intensivmedizinische Praxis zu implementieren, damit Mediziner und Pflegende mit einer Zunge sprechen und im dynamischen Intensivalltag mit zunehmender Arbeitsverdichtung und -taktung notwendige Maßnahmen nicht vergessen, sodass die Intensivpatienten mit gleichbleibend hoher Qualität behandelt und betreut werden.[1] Conradt M. Sternstunden der Medizin – Eine Dokumentation der herausragenden Fortschritte seit 1945. Einhorn-Presse Verlag 1997
[2] Vincent JL et al. Give your patient a fast hug (at least) once a day. Crit Care Med 2005; 33: 1225–1229
[3] Ridley EJ et al. Supplemental parenteral nutrition versus usual care in critically ill adults: a pilot randomized controlled study. Crit Care 2018; 22:12 (online)
[4] Drakulovic MB et al. Supine body position as a risk factor for nosocomial pneumonia in mechanically ventilated patients. A randomized controlled trial. Lancet 1999; 354: 1851–1858
[5] Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert-Koch-Institut. Prävention der nosokomialen beatmungsassoziierten Pneumonie. Bundesgesundheitsbl 2013; 56: 1578–1590
[6] Van den Berghe G et al. Intensive insulin therapy in the critically ill patient. N Engl J Med 2001;345:1359–1367
[7] Finfer S et al. Intensive versus conventional glucose control in critically ill patients. N Engl J Med 2009; 360: 1283–1297
[8] Rhodes A et al. Surviving sepsis campaign: International guidelines for management of sepsis and septic shock: 2016. Intensive Care Med 2017; 43: 304–377
[9] Qaseem A et al. Clinical Guidelines Committee of the American College of Physicians Inpatient glycemic control: best practice advice from the Clinical Guidelines Committee of the American College of Physicians. Am J Med Qual 2014; 29: 95–98