Auch beatmete Patienten haben ein Grundbedürfnis nach Kommunikation. Im Pflegealltag bieten sich je nach Situation verschiedene Möglichkeiten an, zum Beispiel Kommunikationstafeln und speziell entwickelte Apps. Doch auch herkömmliche Interventionen wie das Zurückgeifen auf Stift und Papier können zielführend sein.
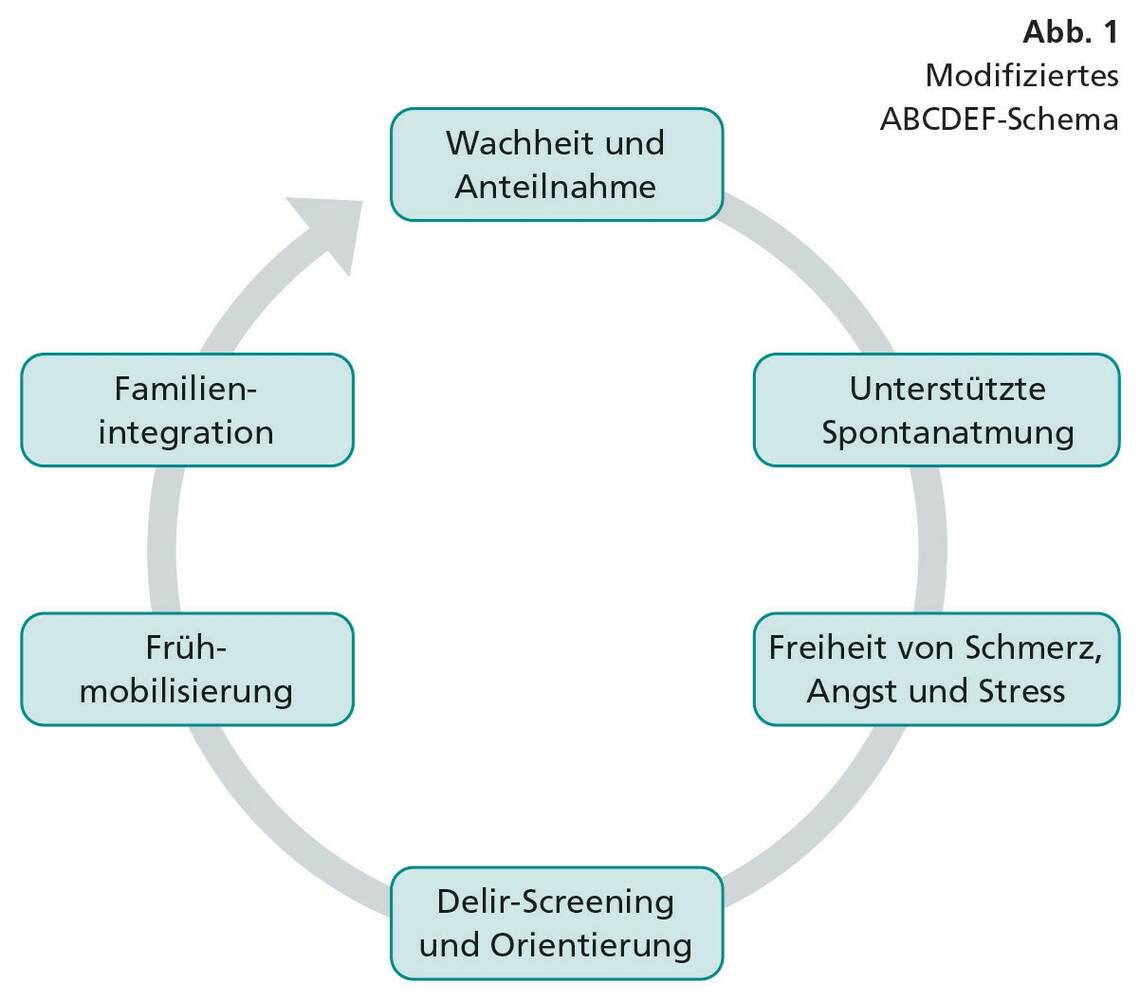
Patienten auf Intensivstationen werden heute nach dem ABCDEF-Schema versorgt (Abb. 1). Ziel ist der wache und delirfreie Patient, der von seiner Familie umgeben wird und der keine Schmerzen, Angst und Stress hat. Die Indikation für eine Sedierung – die immer mit einer Immobilisierung des Patienten einhergeht – wird heute nur noch auf wenige Indikationen beschränkt.
Als beatmeter Patient bei Bewusstsein zu sein, setzt ein hohes Maß an Stresstoleranz voraus – allein wegen des endotrachealen Tubus (ETT).
Checkliste zur Beurteilung der Tubustoleranz
Grundsätzliches:
Toleranz ist ein multidimensionales Geschehen: Zugunsten höherer Werte, zum Beispiel Rehabilitation, Gesundheit o. Ä., wird ein konkurrierender, geringerer Wert, wie ein endotrachealer Tubus, toleriert. Insofern akzeptieren die meisten Patienten einen endotrachealen Tubus zugunsten einer schnelleren Rehabilitation.
Zungenbewegungen oder Beißen des Patienten können als Zeichen von Intoleranz interpretiert werden, weswegen in der Praxis unter Umständen die Sedierung erhöht wird. Zu bedenken ist jedoch, dass nur sehr wenige Patienten aufgrund eines endotrachealen Tubus tiefer sediert werden möchten. Eine tiefe Sedierung führt zum Kontrollverlust des eigenen Denkens. Eine tiefe Sedierung kann zu Verwirrtheit führen und ein Delir begünstigen.
Förderung der Tubustoleranz:
Die Tubustoleranz kann allgemein verbessert werden durch:
ein regelhaftes Assessment und durch ein professionelles Management von Schmerz, Agitation, Angst und Delir
Aufklärung des Patienten über die jeweilige Situa- tion und den Zweck des endotrachealen Tubus,
Das Angebot, Gedanken und Gefühle auszudrücken (über Buchstabentafeln, elektronische Hilfsmittel usw.)
Orientierungshilfen (Uhr, Kalender, Brille, Hörgeräte, usw.)
Ablenkung durch Gegenwart der Familie oder durch Fernsehen, Radio, Computer, Smartphone und so weiter
Rehabilitation (Übungen im Bett, sitzen, gehen usw.)
Förderung der Selbstbestimmung, zum Beispiel indem Patienten Wünsche bezüglich der Pflege äußern können (über Ja/Nein-Codes, visuelle Analogskalen, Auswahl definierter Möglichkeiten usw.)
Verwendung von endotrachealen Tuben aus weichem Material
den frühen Wechsel zu einer druckunterstützten Beatmung
für den Patienten angenehme Tubusfixierung und -position
Grenzen der Tubustoleranz
Im Fall einer ernsthaften Ventilator-Desynchronisierung sollten umgehend ein fachkundiger Mediziner hinzugezogen werden und gegebenenfalls weitere Interventionen erwogen werden.
Für bestimmte Patientengruppen können eine frühe Extubation und eine nicht-invasive Beatmung hilfreich sein.
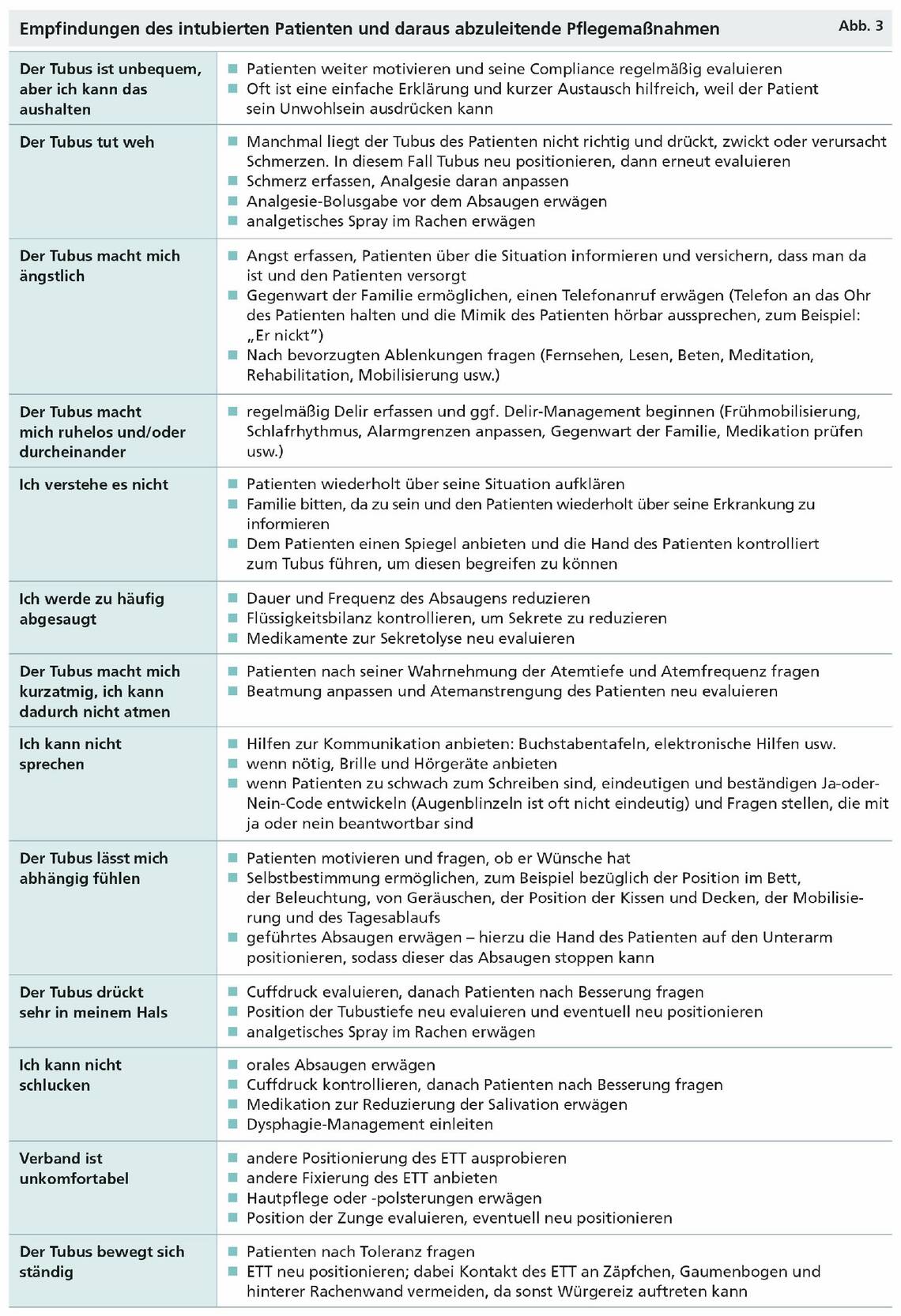
Pflegende können auf die Tubustoleranz positiv einwirken und sie aktiv fördern. Dies setzt zunächst eine professionelle Einschätzung der Tubustoleranz voraus. Hierzu wurde im Jahr 2016 eine Checkliste veröffentlicht (Nydahl et al. 2016), die für Intensivpflegende ein praktikables Instrument darstellt (Abb. 2). Die Autoren haben zudem die häufigsten Empfindungen eines intubierten Patienten und daraus abzuleitende Pflegemaßnahmen zusammengetragen (Abb. 3).
Das Wachsein des Patienten ermöglicht Teilhabe an der Rehabilitation und bringt zudem zahlreiche therapeutische Vorteile mit sich: Es ermöglicht beispielsweise eine frühe Mobilisierung, bei der sich der Betroffene aktiv einbringen kann, und Kontakt mit den Angehörigen. Studien zufolge sind dies wirksame Interventionen, um ein Delir zu vermeiden oder – falls bereits vorhanden – besser behandeln zu können. Patienten, bei denen mit der Mobilisation innerhalb der ersten 72 Stunden nach Aufnahme auf der Intensivstation begonnen wird, weisen häufiger eine kürzere Beatmungs- und Verweildauer sowie eine bessere Selbstständigkeit auf.
Wache Beatmungspatienten bedürfen einer adäquaten Kommunikation, was für das Behandlungsteam eine Herausforderung darstellt. Kommunikation ist ein menschliches Grundbedürfnis und für die Lebensqualität von entscheidender Bedeutung. Sie ist eine wesentliche Voraussetzung für soziale Teilhabe und Selbstbestimmung (Wilken 2006). Das ist bei Patienten, die auf der Intensivstation beatmet werden, nicht anders als bei gesunden Menschen.
Kommunikation verläuft scheinbar selbstverständlich und unwillkürlich. Sie dient dazu, Informationen zu empfangen oder zu vermitteln, um potenzielle Probleme zu erörtern und um Gefühle auszudrücken. Jeder Mensch will kommunizieren! Dazu nicht in der Lage zu sein, ist eine der größten Einschränkungen, die erlebt werden können. Das geht auch beatmeten Patienten auf Intensivstationen so. Wenn Patienten später zu dem ETT befragt werden, äußern viele, dass vor allem die Unfähigkeit zu sprechen eine Belastung darstellte (Samuelson et al. 2011). Beatmete Patienten erleben sich selbst so, als seien sie in einer stillen, langsamen Welt gefangen. Dies führt zu Frustration und zum Gefühl, keine vollständige Persönlichkeit zu sein (Carrol 2007). Manche ehemalige Patienten äußern, auch während der Beatmungszeit weiter zu sprechen – sie haben jedoch das ungute Gefühl, nicht verstanden zu werden (ebd.).
Beatmete Patienten kommunizieren vorrangig non-verbal über Kopfbewegungen, Gestik und Schreiben. Eine Kommunikation mit Pflegenden auf diesen Wegen kreisen oftmals um Grundbedürfnisse. Sie ermöglicht jedoch, wichtige Informationen über die familiäre Situation und andere biografische Informationen zu erlangen.
Interaktion mit beatmeten Patienten kann für Pflegende sehr herausfordernd sein, da nicht immer klar ist, worüber Patienten gerade sprechen möchten. Strategien wie Lippenablesen sind nur eingeschränkt erfolgreich.
Es ist für Pflegende auf einer Intensivstation keine leichte Aufgabe, die Botschaften eines beatmeten Patienten zu verstehen und adäquat darauf einzugehen. Hilfreich ist es, wenn der Patient über eine längere Zeit kontinuierlich von einer kleinen Zahl von Pflegenden betreut wird. Das gegenseitige Kennenlernen ermöglicht, die Kommunikation besser gestalten zu können und einzuschätzen.
Biografische Informationen, wie sie etwa in Intensivtagebüchern genutzt werden („Das mag und mache ich gerne“, „Dafür schätzen mich meine Familie und Freunde“, „Weitere Informationen, die für das Team der Intensivstation wichtig sind“, „Themen, die mich interessieren“), sind hilfreich, um die Kommunikation richtig zu deuten und zielorientiert zu gestalten. Mithilfe der in Intensivtagebüchern erfassten Informationen können Patienten individuell besser eingeschätzt werden.
Das Netzwerk Frühmobilisierung hat in einer Veröffentlichung (Nydahl et al. 2015) zusammengetragen, welche Informationen Beatmungspatienten in der Regel wünschen und welche Sorgen sie umtreiben. In der Aufwachphase geht es um grundlegende Fragen zur Orientierung. Wo bin ich? Was ist mit mir geschehen? Wo ist meine Familie? Diese Fragen können von Pflegenden über eine empathische Form der Kommunikation beantwortet werden.
In der Stabilisierungsphase werden die Bedürfnisse des Patienten komplexer. Viele Betroffene sorgen sich um die Zukunft und stellen sich Fragen finanzieller, beruflicher und familiärer Art. Sie möchten wissen, wie es weitergeht. Viele Betroffene empfinden zudem Einsamkeit oder ein mangelndes Selbstvertrauen. Auf diese negativen Empfindungen müssen Pflegende im Rahmen der Kommunikation behutsam eingehen.
Das Nonverbale gewinnt an Bedeutung
Trotz aller Anforderungen einer adäquaten Kommunikation ist klar, dass bei Patienten mit Beatmung unweigerlich das Nonverbale in den Vordergrund rückt. Grundsätzlich sollten hier alle Hilfsmittel zum Einsatz kommen, die die Kommunikation mit dem Patienten erleichtern. Auf einer Intensivstation sind dies vor allem Stift, Papier und Kommunikationstafeln. Dennoch sind die Hilfsmittel je nach Situation des Patienten nur bedingt einsetzbar. Polyneuropathie, Kraftverlust und Koordinationsschwierigkeiten können dazu führen, dass Papier und Stift nur bedingt eingesetzt werden können. Selbst wenn ein Patient ausreichend wach aufmerksam ist, kommen bei dem mühsamen Versuch, Stift und Papier zu nutzen, nicht selten unlesbare Ergebnisse zustande.
Symbole auf Tafeln sind ein guter erster Weg, sich auch ohne Sprachkenntnisse und ohne Worte zu verständigen. Das Zeigen auf einzelne Buchstaben einer Buchstabentafel ist dabei in der Interpretation der Worte allerdings schwieriger als die Verwendung von Symbolen wie Getränke oder Schmerz.
Apps nutzen
Smartphones und Tablets sind mittlerweile nicht nur im Alltag, sondern auch auf Intensivstationen allgegenwärtig. Sie werden nicht nur von Pflegenden und Ärzten, sondern auch von Patienten und Angehörigen genutzt. Smartphones und Tablets kommen jedoch selten zum Einsatz, um die Kommunikation mit den Patienten zu erleichtern. Dabei stellen diese Geräte hier ein hohes Potenzial dar.Bei der Verwendung von Smartphones und Tablets auf Intensivstationen sind vorab grundsätzlich Fragen zur Hygiene, zur Strahlung und zum Datenschutz zu klären. Wenn diese Fragen jedoch geklärt sind, steht einem Einsatz nichts im Wege.
Es stehen einige Apps für Tablets und Smartphones zur Verfügung, die die Kommunikation mit beatmeten Intensivpatienten unterstützen können (eine Auswahl ist auf der gegenüberliegenden Seite dargestellt). Apps wie „Sono Flex Lite“ oder „Grid Player“ können teilweise kostenfrei heruntergeladen werden und orientieren sich häufig an herkömmlichen Kommunikationstafeln. Zu beachten ist, dass einige Apps derzeit leider nur mit Geräten mit dem Betriebssystem iOS nutzbar sind.
Vor dem Hintergrund einer steigenden Zahl von Patienten aus anderen Kulturkreisen, die nicht oder unzureichend Deutsch verstehen, sollten Apps mit Übersetzungsfunktion zunehmend zum Einsatz kommen. Bewährt hat sich beispielsweise die App „iTranslate“, die Nachrichten nicht nur in Schriftform, sondern teilweise auch akustisch übersetzt. Eine hilfreiche App ist auch „Talk Tablet“: Sie bietet Symbole an, die gut im Stationsalltag eingesetzt werden können. Sie ist übersichtlich und praxisnah, allerdings kostenpflichtig und zurzeit nur auf Englisch verfügbar.
Mit der App „Healthcare Communication“ können Bilder angetippt werden. Das entsprechende Wort wird anschließend in einer beliebigen Sprache ausgesprochen. „Sono Flex Lite D“ soll Kommunikation ermöglichen, wenn Reden nicht mehr möglich ist. Dies geschieht im Wesentlichen über Bildtafeln. Die App „Tobii Sono Flex“ basiert auf einem umfassenden, leicht zu erlernenden Symbolvokabular. „GoTalk NOW“ ist eine kostenpflichtige App, die ebenfalls eine personalisierte Kommunikation in verschiedenen Sprachen ermöglicht.
Die kostenpflichte App „Patient Communicator“ wurde von der Fachgesellschaft Society of Critical Care Medicine entwickelt. Sie bietet in verschiedenen Sprachen Symbole, eine Tastatur mit Sprachausgabe und eine Skala für Schmerz, Juckreiz, Übelkeit an.
„SmallTalk Intensive Care“ ist eine englischsprachige, frei verfügbare App, die einfach und sinnvoll im Intensivbereich eingesetzt werden kann. Zielführend ist auch die App „Grid Player“, die eine unterstützende Kommunikation ermöglicht. Dies geschieht beispielsweise über das bloße Berühren eines Emblems.
Apps eignen sich nicht nur dafür, die Kommunikation zu erleichtern, sondern auch, um koordinative Fähigkeiten zu unterstützen. Zudem können Apps die Merkfähigkeit von Patienten fördern. Hierfür können einfache Spiele wie Uno oder Bingo verwendet werden. Einfache Zuordnungen von Symbolen, Puzzle oder auch Sudoko-Spiele eignen sich darüber hinaus als kognitive Trainingseinheiten. Fazit: Die Kommunikation mit beatmeten Patienten ist eine zunehmend anspruchsvolle Aufgabe. Es sind viele Hilfsmittel wie Symbol- und Schreibtafeln sowie Apps verfügbar, die allerdings nie in allen Situationen eine adäquate Kommunikation ermöglichen können. Ein Repertoire an flexiblen Möglichkeiten ist empfehlenswert.
Beneke, D. (2011): Noch lange nicht sprachlos. Intensiv (19): 136–145
Carroll, S.M. (2007): Silent, slow lifeworld: the communication experience of nonvocal ventilated patients. Qual Health Res. 17 (9): 1165–1177
Samuelson, K.A. (2011): Adult intensive care patients‘ perception of endotracheal tube-related discomforts: a prospective evaluation. Heart Lung 40 (1): 49–55
McGrath, B.; Lynch, J.; Wilson, M.; Nicholson, L.; Wallace, S. (2016): Above cuff vocalisation: A novel technique for communication in the ventilator-dependent tracheostomy patient. J Intensive Care Soc. 17 (1): 19–26
Morris, L.L.; Bedon, A. M.; McIntosh, E.; Whitmer, A. (2015): Restoring Speech to Tracheostomy Patients. Crit Care Nurse, 35: 13–27
Nydahl, P.; Hermes, C.; Kaltwasser, A.; Müller, S.; Rothaug, O.; Dubb, R. (2012): Kommunikation mit leicht sedierten, beatmeten Patienten. Intensiv 20 (1): 12–18
Nydahl, P.; Dubb, R.; Hermes, C.; Kaltwasser, A.; Rothaug, O.; Mende, H. (2016): Tubustoleranz: Checkliste reduziert Unsicherheiten. PflegenIntensiv 4: 20–23
Nydahl, P.; Dubb, R.; Filipovic, S.; Hermes, C.; Jüttner, F.; Kaltwasser, A.; Klarmann, S.; Mende, H.; Nessizius, S.; Rottensteiner, C. (2016): Algorithmen und Checklisten unterstützen Frühmobilisierung. PflegenIntensiv 4: 12–19
Wilken, E. (2016): Unterstützte Kommunikation. Stuttgart: Kohlhammer