Prävention Dass sich die sozioökonomische Situation eines Menschen auf seine Gesundheit auswirkt, ist wissenschaftlich belegt. Neu hingegen ist die
Überlegung, ob Faktoren wie eine geringe Schulbildung und ein niedriges Einkommen auch hinsichtlich des Delirrisikos relevant sind. Wenn dem so ist: Was bedeutet dies für die pflegerische Delirprävention?
Beim Delir handelt es sich um ein Organversagen und somit um einen medizinischen Notfall. In bis zu zwei Dritteln der Fälle wird das Syndrom übersehen. Deshalb sind in der Prävention neben dem gezielten Delir-Monitoring das Wissen um die Risiko- und auslösenden Faktoren essentiell. Insbesondere die Erkennung des nicht-hyperaktiven Delirs stellt das therapeutische Team der Intensivstation vor große Herausforderungen (Luetz 2016).
Zur Erkennung des Delirs stehen mehrere valide Screening- und Assessment-Instrumente zur Verfügung. Dazu zählen Confusion Assessment Method for the Intensive Care Unit (CAM-ICU), Intensive Care Delirium Screening Checklist (ICDSC) und Nursing Delirium Scale (NU-DESC). Einige Instrumente wie die ICDSC sind in der Lage, das Vorliegen eines beginnenden oder inkompletten Delirs anzuzeigen. Andere Instrumente wie CAM-ICU und NU-DESC können nur dann erfolgreich eingesetzt werden, wenn ein bereits entwickeltes Delir vorliegt (Page/Ely 2011).
Geringer SES hat gesundheitliche Folgen
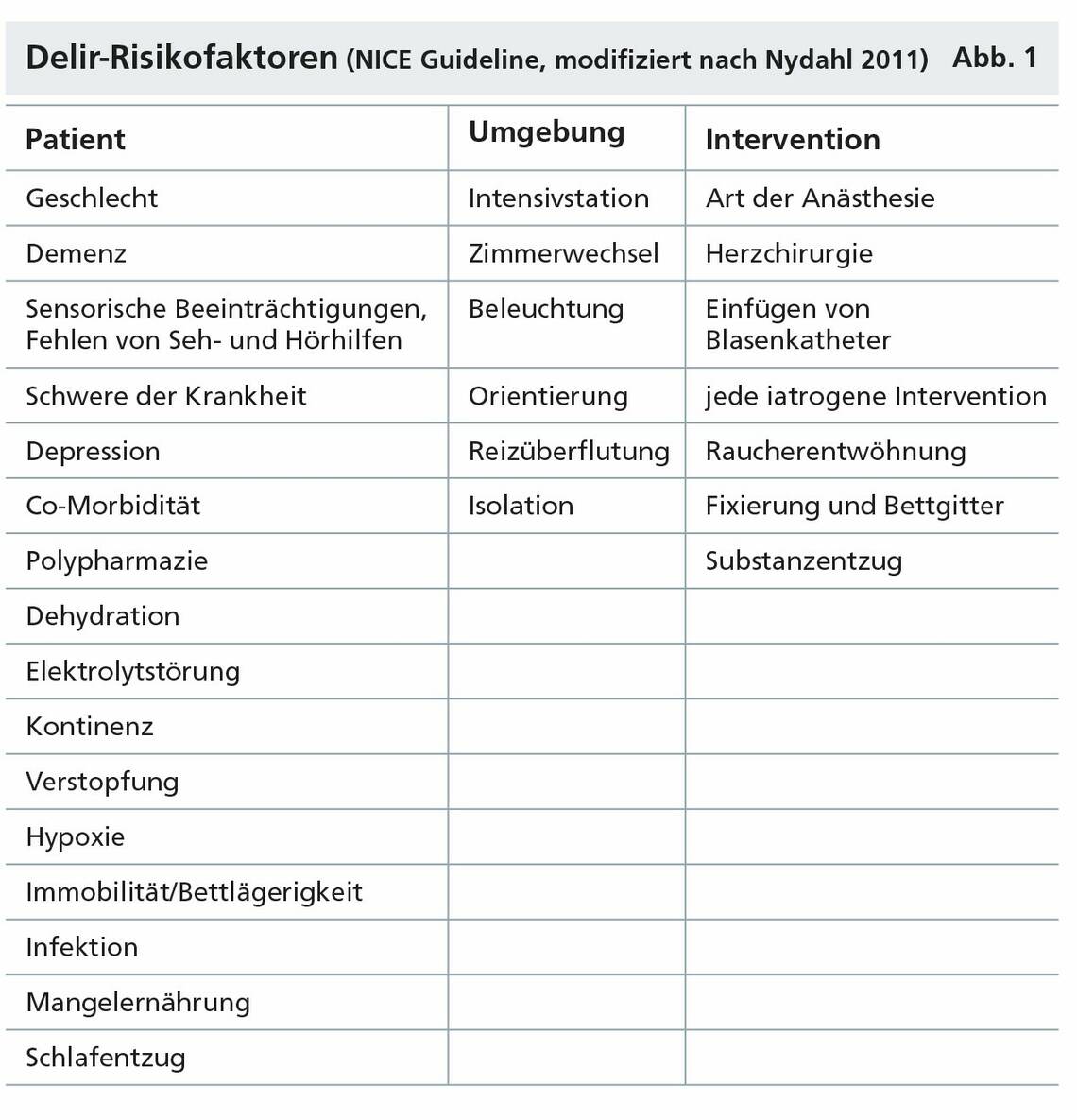
Ein Delir ist multifaktoriell bedingt. Um dem Syndrom wirksam vorzubeugen, müssen alle an der Versorgung Beteiligten die prädisponierenden und präzipitierendenRisikofaktoren kennen. Hochrisikopatienten müssen frühzeitig identifiziert und beeinflussbare Risikofaktoren möglichst eliminiert werden (Page/Ely 2011). Einen Überblick über die Risikofaktoren, die die Entwicklung eines Delirs in der Akutversorgung begünstigen, gibt die sogenannte NICE-Richtlinie aus Großbritannien (Abb. 1). Ergänzend zu den hier genannten Faktoren werden in der Literatur soziale Risikofaktoren wie Isolation und mangelnde Besuche durch Angehörige angeführt (Morandi 2011, Wesch 2013).
Angesichts der delirauslösenden Risikofaktoren stellt sich die Frage, ob auch aus dem sozioökonomischen Status (socioeconomic status, SES) eines Patienten eine Risi-
kogewichtung abgeleitet werden und für das therapeutische Team
als Marker des Delir-Risikos dienen kann. Unter dem SES wird „ein Bündel von Merkmalen menschlicher Lebensumstände“ (Bein 2012) verstanden, der Bedingungen des Lebens grundsätzlich beeinflusst. Hierzu zählen Faktoren wie:
- formale Bildung und Schulabschluss,
- Ausbildung und Studium,
- Stellung im Beruf,
- Pro-Kopf-Haushaltsnettoeinkommen,
- Besitz von Kulturgütern wie Büchern,
- kulturelle Freizeitgestaltung, zum Beispiel Theater- und Museumsbesuche,
- Wohnort, auch Lage innerhalb einer Stadt und Eigentumsverhältnisse,
- Liquidität und Kreditwürdigkeit.
Der Blick auf den SES ist im Gesundheitswesen nicht neu. Aus epidemiologischen Studien (Marmot 2010, Lampert 2013) ist bekannt, dass beispielsweise Menschen mit geringer Schulbildung und geringem Einkommen häufiger und schwerer erkranken als wohlhabendere Menschen (Adler 1999). Bewegungsmangel, fehlende sportliche Aktivität, Adipositas und daraus folgende Sekundärerkrankungen wie Diabetes mellitus sind bei Menschen mit einem niedrigen SES signifikant häufiger als in Vergleichsgruppen mit hohem SES. Neben messbaren Kennzahlen scheint auch die Selbstwahrnehmung des sozialen Status oder der sozialen Benachteiligung Einfluss auf die Gesundheit der Person zu haben (Hoebel 2013).
Menschen aus sozial niedrigen Verhältnissen weisen signifikant häufiger maligne Erkrankungen auf, zum Beispiel Cervix- und Bronchialkarzinome sowie viszerale Tumore. Dieser Umstand lässt sich durch – im Vergleich zu besser situierten Personen – weniger Sorgfalt beim Aufsuchen von Fachärzten erklären (Hurrelmann 2010). Während für Präventionsleistun-
gen des Hausarztes keine einkommensbezogenen Ungleichheiten festzustellen sind, ergeben sich für Präventionsleis-
tungen, die grundsätzlich von Fachärzten erbracht werden, erhebliche Ungleichheiten und Unterschiede, und zwar zum Nachteil von Personen mit geringerem Einkommen. Das Ausmaß der Ungleichheiten für die Inanspruchnahme von Präventionsleistungen ist ähnlich hoch wie für die Inanspruchnahme von Facharztleistungen. Bei Patienten mit niedrigerem SES besteht nicht nur eine geringere Bereitschaft – oder Möglichkeit – zur Inanspruchnahme fachärztlicher Beratung, sondern auch
eine
deutlich geringere Bereitschaft zur Umsetzung ärztlicher oder pflegerischer Empfehlungen, wie der Nutzung von Seh- und Hörhilfen (Bremer/Wübker 2012).
Des Weiteren ist zu beobachten, dass Patienten mit einem niedrigen SES deutlich seltener Besuch im Krankenhaus erhalten (Bein 2012). Einen Diskussionsansatz hierfür liefern Thalanany et al. (2006). Sie schaffen eine Übersicht über die nicht unerheblichen Kosten für besuchende Angehörige von Intensivpatienten und stellen die Frage, ob zwischen dem niedrigen Familieneinkommen und dem Besuchsverhalten ein Zusammenhang besteht.
Menschen mit einem geringen SES verfügen in der Regel über ein niedriges Einkommen. Dadurch sind die Möglichkeiten der Mobilität meist eingeschränkt. Neben der Frage, ob Angehörige überhaupt die Möglichkeit haben, auf der Intensivstation zu Besuch zu sein, gilt in gleicher Weise die Frage, inwieweit sie dort vom therapeutischen Team begleitet und eingebunden werden. Angehörige als wichtige Ressource und Unterstützungskraft kritisch Kranker und als präventive Unterstützungskraft des Delirs sitzen angesichts knapper Personalressourcen und Behandlungskapazitäten auf Intensivstationen zwischen allen Stühlen. Die Einbindung von Angehörigen in das Behandlungsteam ist nicht nur aus präventiven Gesichtspunkten bedeutsam, sondern auch vor dem Hintergrund knapper personeller Ressourcen. Angehörige müssen aber auch die Möglichkeit haben, örtlich anwesend zu sein.
Neben der sozialen Isolation ist bekanntermaßen die kognitive Reserve für die Entstehung, insbesondere aber auch für die Prognose eines Delirs, ein entscheidender Faktor. Die Dauer, der Verbleib im Bildungssystem und somit der Bildungsabschluss sind hier essentielle Bausteine (Jones 2010). Es kann somit postuliert werden, dass Menschen mit einem niedrigeren SES insgesamt eine geringere kognitive Reserve aufweisen und somit zumindest die Auswirkungen eines Delirs deutlich schwerer ausfallen müssten. Auch wenn es in der Praxis gewisse Anhaltspunkte hierfür geben mag, fehlen doch entsprechende Studien, die diese These untermauern.
SES hat Einfluss auf Intensivbehandlung
Der SES, auch unter Berücksichtigung des Geschlechts, hat zudem einen Einfluss auf die intensivmedizinische Behandlung. So wurde in Deutschland der Zusammenhang zwischen SES und Organversagen und Krankheitsschwere bereits nachgewiesen (Bein 2012): Demzufolge werden Männer mit niedrigerem SES doppelt so häufig, nämlich länger als fünf Tage, behandelt und sie erhielten seltener Besuch als Männer mit höherem SES (Bein 2012, Nydahl 2015).
Bei Aufnahme haben Männer mit geringem SES auch ein deutlich erhöhtes Risiko für einen erhöhten SOFA-Score (sequential organ failure assessment). So erhielten männliche Patienten in Österreich signifikant häufiger invasive Behandlungen wie Beatmung, Katecholamintherapie und Hämodialyse als Frauen, obwohl bei den weiblichen Patienten eine höhere Krankheitsschwere nachzuweisen war. Dieser Umstand ist vermutlich dadurch zu begründen, dass sich Männer eher für risikoreiche Verfahren entscheiden (Valentin 2003). Ebenso konnte eine signifikant erhöhte Mortalität bei Patientinnen und Patienten in der Subgruppe der septischen Patientinnen nachgewiesen werden (Nachtigall 2011). International ist der Zusammenhang zwischen Geschlecht, ethnische Herkunft, Hautfarbe, Bildung, Körpergewicht und intensivmedizinischer Betreuung nachgewiesen (Garland 2013, Fowler 2007, Raine 2002).
Mit Blick auf die beeinflussenden Faktoren eines niedrigen SES fällt der Zusammenhang zu den beeinflussenden Risikofaktoren des Delirs auf. Ein Delir entsteht durch das Zusammentreffen von auslösenden Faktoren und Risikofaktoren. Genauer gesagt kommt es immer auf das Zusammenspiel von Intensität und Dichte der Faktoren an, und der SES könnte hier einen Einfluss nehmen. So gesehen kann wie folgt argumentiert werden: Erstens hat der SES einen Einfluss auf die Entwicklung einer Morbidität, die zum Intensivaufenthalt führt. Ein Anstieg des APACHE-Score um eins stellt einen Anstieg des Delir-Risikos von fünf Prozent dar (Page/Ely 2015). Zweitens: Delirpräventive Maßnahmen wie Seh- und Hörhilfen oder der Besuch von Angehörigen werden bei niedrigem SES weniger in Anspruch genommen. Drittens: Patienten mit niedrigem SES sind anfälliger für Komplikationen wie Entzündungen und damit auch für die Entstehung eines Delirs. Viertens: Aufgrund des niedrigen SES werden Patienten im Delir-Screening anders beurteilt. Fünftens: Patienten mit niedrigem SES werden anders behandelt, zum Beispiel sind leicht abweichende Entscheidungen bei Fixierungen denkbar, die das Delirrisiko weiter erhöhen würden.
Fazit: Menschen mit niedrigem SES sind mit relativ geringem Einkommen, schlechtem Bildungsstand und niedriger sozialer Anerkennung häufiger von Krankheiten und Gesundheitsstörungen bedroht als Menschen mit einem höheren SES. Wenngleich zu der Kausalität niedriger SES, Erkrankungsschwere, kognitive Reserve und soziale Isolation eine solide Datenlage vorhanden ist, auch für den Akut- und Intensivmedizinischen Bereich, so liegen zur Einflussnahme des niedrigen SES auf auditorische und visuelle Beeinträchtigungen und Hilfsmittel wenige Arbeiten vor. Es ist davon auszugehen, dass Menschen mit niedrigem SES ein wenig wirksames Gesundheitsverhalten und Compliance zur Verhaltensänderung zeigen.
Schlussfolgerungen für Delirprävention
Können diese Faktoren eher ein Delir auslösen als bei Menschen, die nicht diese Faktoren aufweisen? Abzuleiten ist, dass Menschen mit einem niedrigen SES eher schwerwiegende und chronische Erkrankungen erleiden als Menschen mit einem hohen SES. Dabei sind die Kompensationsmöglichkeiten ebenfalls geringer – sei es durch die geringere kognitive Reserve oder durch geringere Möglichkeiten, familiäre und finanzielle Ressourcen zur eigenen Rehabilitation zu nutzen.
Zurzeit gibt es keine definitive Antwort auf die Fragestellung, ob SES primär einen Einfluss auf die Entwicklung eines Delir haben. Es gibt jedoch einige Argumente, die dies nahelegen. Die Analyse dieser Faktoren ist statistisch gesehen anspruchsvoll, da leicht Scheinkorrelationen oder andere Verzerrungen entstehen können.
Festzustellen ist, dass das Thema sowohl pflegerisch-medizinisch als auch volkswirtschaftlich von Relevanz ist, sodass der Fragestellung im Rahmen der Delirprävention weiter nachgegangen werden sollte. Ob diese Fragen letztlich dazu beitragen können, einen Beitrag zu einem Frühwarnsystem zu leisten, ist unklar. Die professionelle Verantwortung von Pflegenden muss es allerdings sein, möglichen gesellschaftlichen Zusammenhängen langfristig gerecht zu werden.
Adler NE, Ostrove JM (1999). Socioeconomic status and health: what we know and what we don’t. Ann N Y Acad Sci. 1999; 896: 3–15
Bein T et al. (2012). Socioeconomic status, severity of disease and level of family members‘ care in adult surgical intensive care patients. Intensive Care Med. 38 (4): 612–9
Bein T (2012). Je ärmer desto kränker. Intensiv-news, Jg. 2012, Ausgabe 2
Fowler, RA (2007). Sex-and age-based differences in the delivery and outcomes of critical care. CMAJ 4; 177 (12): 1513–9
Garland A et al. (2013). Epidemiology of critically ill patients in intensive care units. Crit Care. 30; 17 (5): R212
Lampert T et al. (2013). Sozioökonomischer Status und Gesundheit. Bundesgesundheitsbl 2013, 56: 814–821
Hoebel J et al. (2013). Subjektiver Sozialstatus und gesundheitsbezogene Lebensqualität bei Erwachsenen in Deutschland. Gesundheitswesen; 75 (10): 643–651
Luetz A (2016). Routine delirium monitoring is independently associated with a reduction of hospital mortality in critically ill surgical patients. J Crit Care 35: 168–173
Marmot M (2010). Fair society, healthy lives. www.instituteofhealthequity.org/projects/fair-society-healthy-lives-the-marmot-review, Abruf: 13.5.2017
Morandi A et al. (2011). Sedation, delirium and mechanical ventilation. Current Opinion in Critical Care; 17 (1): 43–49
Nachtigall I et al. (2011). Gender-related outcome difference is related to course of sepsis on mixed ICUs. Crit Care 21; 15 (3): R151
Nydahl P et al. (2015). Nicht völlig ausgeschlossen. Intensiv 23 (4): 194–199
Page V, Ely EW (2011). Delirium in critical care. Core Critical Care, Cambridge University Press. assets.cambridge.org 97805211/32534/ frontmatter/9780521132534_frontmatter.pdf, Abruf: 30.4.2017
Raine R et al. (2002). Influence of patient gender on admission to intensive care. J Epidemiol Community Health 56: 418–423
Valentin A et al (2003). Gender-related differences in intensive care. Crit Care Med. 31 (7): 1901–7
Wesch C et al. (2013). Including family in nursing care of patients with delirium on intensive care units. Pflege; 26 (2):129–41
Hinweis: Dieser Artikel entstand auf der Grundlage einer Hausarbeit von Michael Dewes an der Hamburger Fern-Hochschule.
Die Autoren: Carsten Hermes; Michael Dewes, Fachkrankenpfleger für Anästhesie und Intensivpflege, Centre Hospitalier Emile Mayrisch, Esch-sur-Alzette/Luxemburg; Stefanie Monke, MScN, Karl Borromäus Schule für Gesundheitsberufe gGmbH, Bonn; Peter Nydahl, MScN, Universitätsklinikum Schleswig-Holstein, Campus Kiel