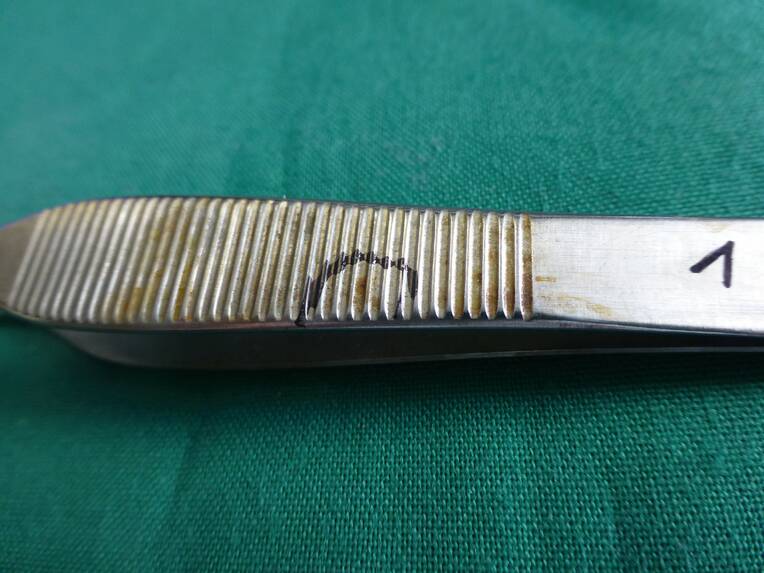
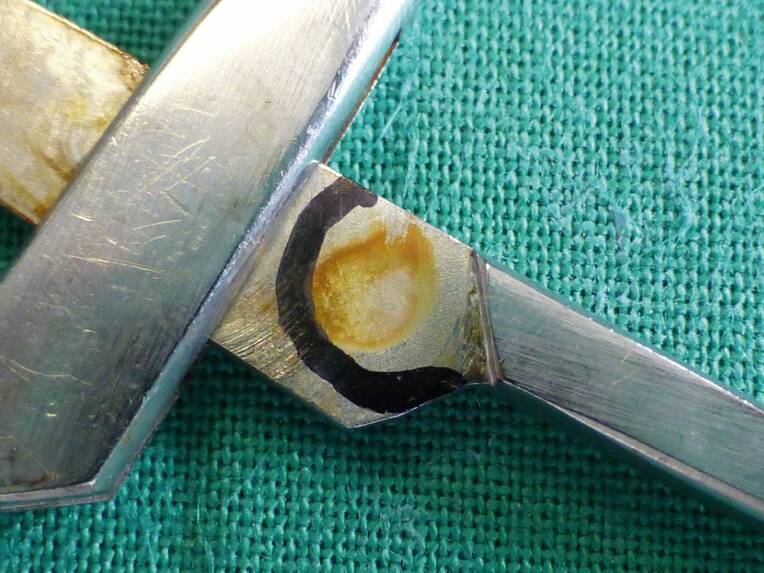
Die sachgemäße und damit für den Patienten sichere Aufbereitung medizinischer Produkte ist zwingend erforderlich. Trotzdem gelangen immer wieder verunreinigte Instrumente in den Klinikbetrieb. Die Gründe hierfür sind komplex.
Hygieneskandale in Krankenhäusern gibt es immer wieder. In München entdeckte das Gesundheitsamt bei einer Kontrolle optisch unsaubere Instrumente. Die Sterilgutaufbereitung wurde vorübergehend geschlossen. In Mannheim befanden sich Flusen und tote Insekten in den Sieben, die aus der Zentralen Sterilgutversorgungsabteilung (ZSVA) kamen. Das Klinikum kämpft bis heute mit den Folgen. Das Vertrauen der Patienten ist geschwunden. In Australien missachteten zwölf Zahnärzte die Hygieneregeln für die Aufbereitung medizinischer Produkte. 11 000 Patienten sollten sich daraufhin auf HI- und Hepatitis-B-Viren testen lassen. Ähnliches ereignete sich in den USA.
Solche und ähnliche Vorfälle sind eine Gefahr für Patienten, sie geben den betroffenen Institutionen ein schlechtes Zeugnis, und sie kosten Millionen. Sie sind auch frustrierend für jene, die täglich in den vielen ZSVA und operativen Abteilungen einen guten und sorgfältigen Job erledigen.
„So kann das nicht funktionieren“
Woran liegt es, dass solche Skandale immer wieder passieren? Liegt es an der Ausstattung, am Personal? „Es ist vermutlich eine Mischung aus allem“, sagt Prof. Dr. Heike Martiny von der Technischen Hygiene in Berlin. Es gebe die, die sich einfach nicht kümmerten, weil es doch auch so laufe. Die, die sich bemühten, aber an Grenzen kämen. Sie wüssten, die Gerätschaften in der ZSVA seien alt und arbeiteten nicht mehr einwandfrei, aber Ersatz sei teuer. Dann gebe es noch die, von denen man nichts höre. Das seien meist jene, die gut arbeiteten. „Da sind wir sofort bei einem Grundproblem unseres Systems: Die Kliniken müssen Geld verdienen, sie sparen am Personal, gleichzeitig steigt die Zahl der Patienten. So kann das nicht funktionieren“, sagt Martiny. Eigentlich sei dies auch bekannt.
Dr. Gerhard Kirmse, Leiter des Technisches Kompetenzzentrums der Aesculap AG, bestätigt: „Kliniken haben oft kein realistisches Gespür dafür, wo man sparen kann und sollte.“ Da werde der zeitliche Aufwand für die Reinigung eines Instruments auf dem Papier berechnet, ohne eine konkrete Idee von dem eigentlichen und komplexen Aufbereitungsprozess zu haben.
Martiny weist auf ein weiteres Paradoxon hin: Chirurgen sparten nicht, wenn sie in ausgewähltes, zuverlässiges Instrumentarium investierten. Sie möchten gute Arbeit leisten. Sie gäben ihre Arbeitswerkzeuge in die Hände der Aufbereitung, weil sie auf deren Kompetenz vertrauten. Dass die Aufbereitung medizinischen Instrumentariums vielfach so stiefkindlich behandelt werde, dafür gebe es eigentlich nur eine Erklärung: „Es fehlt an Geld, Personal und vor allem auch Einsicht“, so die Hygiene-Professorin. Hinzu komme, dass das Personal in den ZSVA oft die eigene Tätigkeit gegenüber Dritten wie OP-Personal oder Mitarbeitern aus dem Einkauf nicht nachdrücklich genug darstelle. „Dabei lernen die Mitarbeiter in der Fachkunde, dass sie auch ganz persönlich für den Prozess der Wiederaufbereitung verantwortlich sind.“ Die Aufbereitung von Medizinprodukten sei eine zentrale und extrem wichtige Aufgabe in der gesamten Klinik. Trotzdem werde kaum eine operative Einheit Säle schließen, „nur“ weil die ZSVA viele Krankheitsfälle habe und kaum mit der Arbeit nachkomme. Aber warum eigentlich nicht?
Sechs Forderungen, die Hygiene-Experten an ZSVA-Mitarbeiter stellen
- Jeder Mitarbeiter arbeitet nur mit validierten Prozessen.
- Jeder Mitarbeiter hat eine Fachkundeausbildung. Die Beschäftigten kennen die Prozesse und können ihren Arbeitsplatz fachkompetent überwachen.
- ZSVA-Mitarbeiter testen auf Restproteine, so wie es die Leitlinien vorsehen.
- Es gibt genügend Zeit, um alle Prozessschritte (Kontrolle, tägliche Checks, Validierung) zu vollziehen.
- Jeder Mitarbeiter erhält regelmäßig Audits, um das Vorgehen zu kontrollieren.
- Forschung und Ausbildung müssen intensiviert werden.
Hohe Dunkelziffer
Eine Untersuchung aus 2013 hat die drei häufigsten nosokomialen Infektionen aufgedeckt: postoperative Wundinfektionen mit 24,3 Prozent, Harnwegsinfektionen mit 23,2 Prozent und Infektionen der unteren Atemwege mit 21,7 Prozent. Vermutlich liegt die Dunkelziffer höher. Hinsichtlich operativer Eingriffe weiß man, dass bei bis zu 50 Prozent der postoperativen Infektionen kein Erreger und keine offensichtliche Ursache identifiziert werden kann. Eine andere Untersuchung ergab folgende Ergebnisse: Bei 24 von 34 analysierten Instrumenten lag nach Aufbereitung der elementare Kohlenstoffanteil bei über zehn Prozent. Gleichzeitig wurden Elemente wie Stickstoff, Schwefel und Kalium gefunden, was auf organische Patientenrückstände hindeutet. Auch bei der Prüfung der Prozesse in Reinigungs- und Desinfektionsgeräten über Crile-Klemmen mit einer definierten Menge Prüfanschmutzung beziehungsweise bei einrichtungseigenem Instrumentarium zeigt sich immer wieder: Reste von Proteinen bleiben.
Solche Zweifel spiegeln sich beispielsweise in der Regelung darüber, wer Blut spenden darf. Auch dort geht man auf Nummer sicher. So besagt eine „Richtlinie zur Gewinnung von Blut und Blutbestandteilen“: Ausgeschlossen von der Blutspende sind Personen, die sich in den vergangenen vier Monaten dem Risiko einer Infektion ausgesetzt haben, etwa nach Endoskopien, Biopsien und Katheteranwendungen mit Ausnahme von Einmalkathetern.
Geschätzte 30 000 Todesfälle nach nosokomialen Infektionen treten jährlich in Deutschland auf. Vermutlich liegt die Dunkelziffer deutlich höher. Hinsichtlich operativer Eingriffe weiß man, dass in einem Prozent der postoperativen Infektionen kein Erreger und keine offensichtliche Ursache identifiziert werden kann.
„Bei vielen Infektionskrankheiten kann man ja sagen, ab einer Viruskonzentration X im Blut ist eine Übertragung sehr wahrscheinlich“, verdeutlicht Martiny. „Solche Zahlen bräuchten wir auch für unseren vermeintlich sterilen Dreck an medizinischem Gerät. Da wir das kaum haben, müssen wir versuchen, eine Kausalität herzustellen.“
Zurück zur Prüfung mit den Crile-Klemmen: Dieser Vorgang zeigt zwar, dass Eiweißreste am Instrument verbleiben. Aber niemand weiß sicher, ob in diesen Rückständen pathogene Erreger enthalten sind oder ob die Eiweißreste selbst über andere Wege zu Komplikationen führen. Genau das gilt es zu klären.
Kirmse fügt hinzu: „Was heißen denn sechs oder mehr Mikrogramm korrodiertes Material in einer Wunde? Ist das schon riskant?“ Ein Beispiel: Bei dem Ausbruch der Creutzfeldt-Jakob-Krankheit (CJK) in Großbritannien in den 1990er-Jahren intensivierten die Briten ihre Forschung. Die Ergebnisse ließen den Schluss zu: „Ab 100 Mikrogramm Organik am Instrument wird es ungemütlich“, sagt Kirmse. Eine Infektion mit CJK schränkt die kognitiven und motoneurologischen Fähigkeiten rasch und erheblich ein. Ursächlich sind sehr kleine, falsch gefaltete infektiöse Proteine, sogenannte Prionen.
Forschung ausweiten
Was nötig ist – da sind sich beide Experten einig –, sind Daten, und die könne nur die Forschung bringen. „Wenn wir Daten als Argumentationsgrundlage hätten, könnten wir gegenüber den Klinikökonomen ganz anders auftreten“, sagt Martiny. Aber die Evidenz sei ein Stiefkind. „Wir haben zu wenig Hygieniker, die Lehrstuhl-Professuren in dem Bereich wurden in den vergangenen zehn Jahren halbiert“, beklagt Martiny. Das habe nicht nur zur Folge, dass zu wenig geforscht werde. Auch die Lehre und Ausbildung leide. Gut ausgebildetes Personal in der Klinik und den ZSVA sei aber Voraussetzung dafür, dass sauber werde, was sauber sein solle. Dort müssten Mitarbeiter tätig sein, die wüssten, wie die Prozesse laufen und die tätig würden, wenn Probleme aufträten.
Grundsätzlich gelte: „Wenn die Maschinen das tun, was sie tun sollen und sie keine Störfaktoren haben, dann sollte das Instrumentarium dort sauber herauskommen“, sagt Martiny. Das setze aber voraus, dass sie auch regelmäßig gewartet und die Prozesse validiert würden. Ein Beispiel: Für eine gute Reinigung entscheidend ist nach aktuellem Wissen vor allem der Reinigungsdruck. „Mit einem Hochdruckreiniger bekommt man die Fliesen auf der Terrasse auch leichter sauber“, zieht Kirmse einen Vergleich. Die Crux: Nur wenige Maschinen seien in der Lage, den Druck selbst zu überwachen. „Dafür braucht es dann menschlichen Sachverstand. Jemanden, der um diesen Tatbestand weiß und ihn überwacht“, betont Kirmse. Das sei eine dieser Stellen, an denen man abrücken müsse von der Haltung, sich auf die Maschinen blind zu verlassen. Die Nutzer müssten kontrollieren, ob die Beschickungswagen in Ordnung seien, die Düsen frei seien und sich die Sprüharme drehten. Das sollte zur täglichen Routineprüfung gehören – und die Zeit dafür müsse vorgehalten werden. Des Weiteren sollten Nutzer darauf achten, Reinigungs- und Vorbehandlungszeit nicht zu knapp zu wählen. „Heute sind die Transportwege für medizinisches Gerät länger; die Instrumente sind dann getrocknet und brauchen längere Reinigungszeiten.“
Grundsätzlich gut aufgestellt sei Deutschland bei der Wahl der Reinigungsmittel. „In allen Versuchen haben die alkalisch-enzymatischen Reiniger für operatives Instrumentarium die besten Ergebnisse“, weiß Kirmse. Die Dosierung des Reinigers sei allerdings weniger entscheidend. Hier lautet der Rat, sich an die Angaben der Hersteller zu halten.
Standards etablieren
Aber was muss getan werden, wenn Schwierigkeiten auftreten? „Ist es ein sporadisches Problem, sollten Sofortmaßnahmen einsetzen. Ist das Problem systematischer, wiederkehrender Natur, müssen sich die Verantwortlichen auf Ursachenforschung begeben“, so Kirmse. Dafür eignen sich nach Meinung der beiden Fachleute zum Beispiel Standardarbeitsanweisungen. Also Handlungspläne, die genau beschreiben: Was ist wann zu erledigen. Diese Pläne müsse nicht jede Klinik für sich von Grund auf erstellen. „Wir haben im Aesculap Technischen Kompetenzzentrum Vorlagen, die Kliniken an ihre jeweiligen Belange anpassen können“, sagt Kirmse. Optimal wäre sogar eine allgemeine, für alle verbindliche Handlungsanweisung. Bislang sei die Krankenhaushygiene jedoch Ländersache und sehr uneinheitlich geregelt.
Ein weiteres Beispiel: Ein Instrument ist nach Aufbereitung optisch nicht sauber. „Dann würde man natürlich zunächst versuchen, es nachzureinigen“, so Kirmse. „Klappt das nicht, muss die Ursachensuche beginnen.“ Die zentrale Frage sei, warum es die Maschine nicht schaffe, eine außenliegende, leicht zu erreichende Fläche zu reinigen. Und vor allem auch, wie die Stellen in solchen Fällen aussähen, die per se schlecht zu erreichen seien. Dann liege der Fehler irgendwo im Prozess. Aber dem werde, so die Experten, zu selten nachgegangen. Martiny plädiert deshalb dafür: „ZSVA müssen einem klar strukturierten Prozess folgen, der sich an die Regeln des Qualitätsmanagements hält.“ Standardarbeitsanweisungen seien da ein erster, guter Schritt.
„Wir wissen zu wenig zuverlässig“
Immer wieder in der Diskussion ist die Frage, wie mit nicht steril gelieferten Implantaten verfahren werden soll und wie mit wiederholt gewaschenen Instrumenten sicher und sauber umzugehen ist. „Zunächst einmal muss der Hersteller ja einen validierten Prozess angeben. Dann muss sich die Klinik fragen: Wie kann ich das leisten?“, sagt Martiny. Gebe es diese Anweisung und seien die Voraussetzungen da, könne mit dem Gegenstand eben genau so verfahren werden. Ansonsten müsse ein validiertes Verfahren erschaffen werden.
Ein Beispiel nehmen kann man sich an den Ophthalmologen. Sie haben sehr hohe Anforderungen an ihr Material. Denn das Auge reagiert sofort, sollte das Instrument oder Implantat mit Chemikalien oder anderen Rückständen belastet sein. Auch die Frage, wie oft ein Material den Reinigungsprozess durchlaufen kann, ohne dass seine Substanz leidet, lässt sich nicht eindeutig beantworten. Eine Alternative sind steril verpackte Produkte, die aber erscheinen teuer. „Damit sind wir wieder gelandet bei einer großen Schwachstelle in unserem System. Wir wissen zu wenig zuverlässig. Wir brauchen Forschung, Beweise, damit wir argumentieren können“, resümiert Martiny. Vielleicht hilft bei all den Fragen und Unsicherheiten eine zutiefst menschliche, ethische weiter: Was erwarte ich eigentlich für mich, wenn ich die Leistungen des Gesundheitssystems in Anspruch nehmen muss?