Nach dem Erwachen aus einer Narkose benötigen Patienten eine kontinuierliche anästhesiologische Überwachung, bis die Vitalfunktionen gesichert sind. Ziel ist es, postoperative Komplikationen frühzeitig zu erkennen. Diese Aufgabe stellt besondere Anforderungen an Pflegende.
Auch nach dem Erwachen aus einer Narkose können Patienten einige Zeit lang vital gefährdet sein. In dieser Erholungsphase benötigen sie daher eine kontinuierliche anästhesiologische Überwachung, bis die Vitalfunktionen gesichert sind. Die Zeitspanne dieser Phase kann wenige Minuten bis mehrere Stunden andauern.
Aber auch präoperativ kann ein Aufwachraum bereits genutzt werden. So kann sichergestellt werden, dass Patienten, welche im Rahmen der Prämedikation mit sedierenden Medikamenten versorgt wurden, unter fortlaufender Überwachung stehen. Darüber hinaus kann in der Regel der operative Ablauf durch kürzere Abrufzeiten und verkürzte Transportwege in den OP optimiert werden.
Übernahme aus dem OP
Aus dem OP wird der Patient durch den narkoseführenden Anästhesisten an das Personal des Aufwachraums übergeben. Das Gespräch findet in der OP-Schleuse statt und beginnt erst, wenn der Patient erstversorgt und falls nötig, an das Transportmonitoring angeschlossen ist. Die Übergabe (Abb. 1) informiert Pflegende über den Eingriff und dessen Verlauf. Es empfiehlt sich, nach einem einheitlichen Standard vorzugehen, um keine wichtigen Informationen zu übersehen. Eine mögliche apparative Überwachung und Medikamenten- oder Sauerstoffgabe sollten auch auf dem Weg zum Aufwachraum nicht unterbrochen werden. Dem Anästhesisten obliegt die Entscheidung über die Notwendigkeit der ärztlichen Begleitung.
Aufgabe der Pflegenden im Aufwachraum ist in erster Linie die Überwachung und Sicherung der Vitalparameter, um vitale Gefährdungen des Patienten möglichst frühzeitig erkennen zu können und entsprechende Maßnahmen einzuleiten. Hierbei ist es sinnvoll, auf ständige Überwachungstöne zu verzichten und stattdessen die Alarmgrenzen bei jedem Patienten individuell anzupassen. So kann ein erhöhter Geräuschpegel vermieden und der Patient situationsgerecht überwacht werden. Die wichtigsten zu beobachtenden Parameter sind Atmung, Kreislauf und Bewusstsein. Die Kontrolle von Ausscheidungen, Verbänden und der Körpertemperatur sind weitere wesentliche Pfeiler der Überwachungsarbeit in einem Aufwachraum.
Abb. 1: Übergabe OP – AWR und AWR – Station
- Name des Patienten
- Art des Anästhesieverfahrens und Besonderheiten
- Art des (diagnostischen oder therapeutischen) Eingriffs und Besonderheiten
- Name des Anästhesisten und Operateurs
- Zusammenfassung des Zustandes des Patienten unter Einschluss der bestehenden Begleit- und Vorerkrankungen, insbesondere möglicherweise gefährdender Atemwegs-, Kreislauf- und Gerinnungsprobleme
- Wichtige präoperative Faktoren, zum Beispiel Kommunikationsprobleme oder psychische Auffälligkeiten
- Spezielle Anordnungen, zum Beispiel respiratorische Therapie, Überwachungsmodalitäten, Infusionstherapie, postoperative Medikation einschließlich der Schmerztherapie, spezifische Anordnungen für die Versorgung auf der weiterbehandelnden Einheit, zum Beispiel Antibiotikatherapie
- Der Anästhesist darf sich weiteren Aufgaben im OP erst dann zuwenden, wenn er sich davon überzeugt hat, dass die Versorgung des Patienten im Aufwachraum gesichert und ärztliche Präsenz nicht erforderlich oder durch einen Kollegen sichergestellt ist.
Atmung: Während das Bewusstsein nach der Anästhesie erst langsam zurückkehrt, muss die Atmung des Patienten jederzeit sichergestellt sein. Für eine ausreichende Eigenatmung ist bei Patienten mit Intubationsnarkose auf den vollständigen Abbau des Relaxans zu achten. Die Überprüfung mittels Relaxometrie sollte bereits vor der Übergabe an das Team des Aufwachraums erfolgt und dokumentiert sein. Aber auch bei anderen Anästhesieformen muss die Atmung überwacht werden. So lassen Pulsoxymetrie, Atemfrequenz und Blutgasanalysen, Rückschlüsse auf Atemantrieb, Lungenfunktion und Gasaustausch zu. Eine aufmerksame Patientenbeobachtung ergänzt die apparative Überwachung.
Eine mögliche Komplikation ist die opiatbedingte Atemdepression. Dabei kommt es durch die verlängerte Wirkung von Opiaten zu zunehmender Sedierung, Hypoventilation und Bradypnoe. Neben der sofortigen Sauerstoffgabe und der lauten Aufforderung zur Atmung, der sogenannten Kommandoatmung, müssen hier gegebenenfalls auch Beatmungsmaßnahmen erwogen werden. Die medikamentöse Therapie erfolgt mit einem Opiatantagonisten, zum Beispiel Naloxon. Dieser kompetitive Inhibitor, der vorrangig an Opiatrezeptoren bindet, jedoch keine opiattypische Wirkung auslöst, verdrängt das Opiat von den Rezeptoren. Besondere Vorsicht ist geboten, wenn die Wirkung des Antagonisten nachlässt. Ist das Opioid noch nicht ausreichend abgebaut, kann es jetzt erneut seine atemdepressive Wirkung entfalten. Nach Gabe eines Antagonisten muss deshalb immer eine mindestens zweistündige Überwachung erfolgen.
Kreislauf: Neben der Atmung muss auch der Kreislauf ständig überwacht werden. Hier sind vor allem Blutdruck und Puls zu bestimmen, auch diese Parameter werden meist instrumentell überwacht. Neben der ständigen Ableitung eines EKG, kann über das Pulsoxymeter auch eine sogenannte Pulskurve aufgezeichnet werden. Weitere Vorgehen sind die invasive (IBP) und die nicht-invasive (NIBP) Messung des Blutdrucks.
Die arterielle Hypotonie ist die häufigste im Aufwachraum beobachtete Störung. Sie ist in der Regel Folge einer Hypovolämie. Pflegende müssen daher auf eine ausreichende Flüssigkeitszufuhr und die Bilanzierung der Ausscheidungen achten. Symptome der Hypovolämie sind Durstgefühle, verminderter Hautturgor und Kopfschmerzen. In der Blutgasanalyse kann zusätzlich die zentralvenöse Sauerstoffsättigung betrachtet werden. Liegt sie unter einem Wert von 75 Prozent, kann man von einem Volumenbedarf ausgehen. Eine Undulation der arteriellen Blutdruckkurve, das bedeutet, die Wellen werden stetig größer und kleiner, ist ebenfalls ein Zeichen für Volumenmangel. Darüber hinaus kann eine Hypotonie auch nach rückenmarksnahen Anästhesieverfahren, etwa bei der postoperativen Schmerztherapie mittels PDK erfolgen. Generell gilt es, bei einem Blutdruckabfall nach der Ursache zu suchen, bei Bedarf eine entsprechende Lagerung oder Flüssigkeitstherapie einzuleiten und den Anästhesisten zu informieren.
Als weitere postoperative Kreislaufstörung können Herzrhythmusstörungen vorkommen. Deren Ausprägung ist dabei sehr unterschiedlich, von Extrasystolen bis zum Kammerflimmern. Bei neu aufgetretenen Herzrhythmusstörungen ist neben der Information des Anästhesisten auch die Ableitung eines Zwölf-Kanal-EKG zu empfehlen. Im Fall einer pulslosen Herzrhythmusstörung müssen Wiederbelebungsmaßnahmen eingeleitet werden.
Bewusstsein: Die Bewusstseinslage des Patienten sollte sich mit zunehmender Verweildauer im Aufwachraum verbessern. Hierbei wird vor allem auf die quantitative Verbesserung geachtet, die traditionelle Einteilung erfolgt in Somnolenz, Sopor und Koma. Die Überwachung ist besonders wichtig, da das Bewusstsein in direktem Zusammenhang mit Schutzreflexen wie zum Beispiel Lidschluss oder Schluckreflex steht. Weitere Möglichkeiten zur Bewertung des Wachheitszustandes sind die Glasgow Coma Scale, Ramsay-Skala und Richmond Agitation Sedation Scale. Die letzten beiden dienen jedoch mehr der Beurteilung der Sedierungstiefe.
Qualitative Bewusstseinsstörungen wie Halluzinationen, Agitiertheit und Aggressivität können auf ein Delir hinweisen. Neben bestimmten Medikamenten, insbesondere Anästhetika und Benzodiazepine, können auch pathophysiologische Zustände eine solche Verwirrtheit auslösen. Bei intraoperativer Kopftieflagerung, zum Beispiel bei einer Laparoskopie, kann es zu Hirnödemen kommen. Auch Tumorresektionen der Blase oder Prostata können erhebliche Verwirrungszustände auslösen. Hier ist eine durch die hypotone Spülflüssigkeit ausgelöste Elektrolytverschiebung als Ursache anzugeben. Zur erweiterten Kontrolle des Bewusstseins gehört die Pupillenkontrolle, die auf Anweisung in regelmäßigen Abständen durchzuführen und zu dokumentieren ist.
Verbände und Drainagen: Eine weitere Aufgabe stellt die regelmäßige Kontrolle von Verbänden und Drainagen dar. Die Häufigkeit der Kontrollen richtet sich nach dem Umfang der Operation und gegebenenfalls der Gerinnungssituation des Patienten. In der Regel werden durchgeblutete Stellen mit einem Stift markiert und die Uhrzeit notiert, damit ein Rückschluss auf die Ausbreitungsgeschwindigkeit möglich ist. Der Füllungszustand bei Drainagen muss regelmäßig dokumentiert werden. Postoperative Blutungen und Hämatome können je nach Ausmaß kreislaufrelevant werden. Zur Kontrolle möglicher Blutungen ist auch die Bestimmung des Hämoglobinwerts im Blut hilfreich. Dieser Wert kann schon mit einem Tropfen Blut per Schnelltest bestimmt werden. Ist er erniedrigt, so ist von einem Blutverlust auszugehen. Weiterhin können langsame Sickerblutungen und Hämatome anatomische Strukturen in der direkten Umgebung beeinflussen. Nach einer Gefäßoperation an der Arteria Carotis, kann es beispielsweise zu einer Hämatombildung kommen, die die Trachea verschiebt und so stark komprimiert, dass eine anschließende Reintubation des Patienten unmöglich wird.
Ausscheidung: Der Abgang von Urin und Stuhl lässt direkte Rückschlüsse auf die Nieren- und Darmfunktion zu. Ein wichtiger Teil der Überwachung von Patienten mit Spinalanästhesie ist zum Beispiel die Funktion der Blasenmuskulatur. Hat sich die Funktion wieder normalisiert, das bedeutet, ein eigenständiges Halten und Ablassen von Urin ist möglich und der Patient kann laufen, so ist eine Entlassung möglich. Mit der Beurteilung der ausgeschiedenen Urinmenge lässt sich die Funktion der Nieren beurteilen. Hierfür kann an einem Katheterbeutel die Menge des ausgeschiedenen Urins anhand einer Skala abgelesen werden, zusätzlich wird in vielen Aufwachräumen ein Stundenurin-Manometer verwendet.
Wichtige Beobachtungen können vor allem in Bezug auf die Menge des ausgeschiedenen Urins gemacht werden. Während Oligurie oder Anurie auf ein akutes Nierenversagen oder einen massiven Volumenmangel hindeuten können, kann eine Polyurie auch Anzeichen eines Diabetes mellitus sein. Auch die Farbe des Urins kann beispielsweise einen Volumenmangel, bei stark konzentriertem Urin; eine Hämolyse, bei Verdunkelung des Urins durch Bilirubinausschüttung, und aktive Blutungen, bei Rosa- bis Rotfärbung des Urins, bedeuten.
Körpertemperatur: Als besonders wichtig und dennoch häufig vernachlässigt, hat sich die Überwachung der Körpertemperatur dargestellt. Viele pathophysiologische Veränderungen sind mit Abweichungen der Körpertemperatur vom Normwert verbunden. Eine Hyperthermie kann unterschiedliche Ursachen haben. Fieber, als Antwort auf eine Entzündung bis hin zur Sepsis, wird in subfebrile und febrile Temperaturen unterteilt. Ein einmaliges Auffiebern nach einer Operation kann in der Regel geduldet und mit fiebersenkenden Medikamenten behandelt werden. Längerfristiges oder mehrfaches Auffiebern muss aber als ernsthafter Hinweis auf einen entzündlichen Prozess gewertet werden. Bei der eigentlichen Hyperthermie sind keine fieberauslösenden Botenstoffe beteiligt, weshalb eine medikamentöse, antipyretische Therapie wirkungslos bleibt. Die pathologische Form der Hyperthermie, die sogenannte maligne Hyperthermie, ist eine anästhesiebezogene Erkrankung und kann ebenfalls im Rahmen der postoperativen Überwachung auftreten. Hier treten neben der erhöhten Körpertemperatur noch Merkmale wie Hyperkapnie, Laktatazidose, Muskelstarre und Herzrasen auf. Als Triggersubstanzen gelten Medikamente wie Anästhesiegase und Muskelrelaxantien. Während sich die fulminante Form der Malignen Hyperthermie sofort nach Triggerexposition entwickelt, kann die abortive Form auch erst Stunden später beginnen.
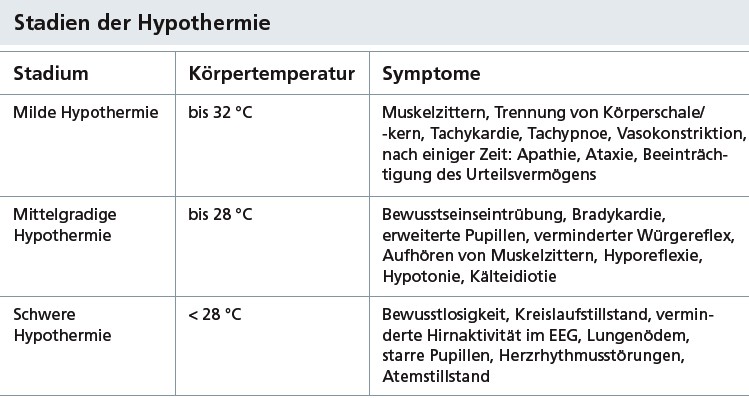
Auch die Hypothermie kann ernsthafte Folgen für den Patienten haben (Abb. 2). Während die milde Hypothermie in der Regel ein starkes Muskelzittern, verbunden mit einem erhöhten Energieverbrauch darstellt, können schwerere Formen der Hypothermie auch Wirkungen auf die biochemischen Vorgänge im menschlichen Körper haben. So gehen beispielsweise stärkere Hypothermien häufig mit Leberfunktionsstörungen und mit Störungen der Blutgerinnung einher.
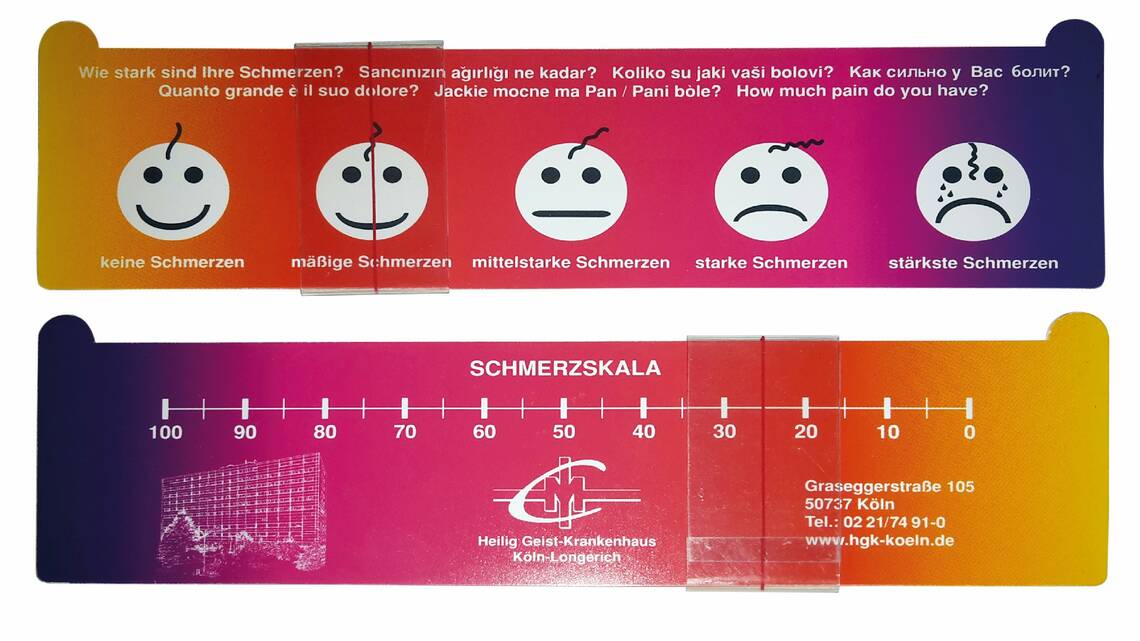
Schmerzen: Eine weitere wichtige Aufgabe der Pflegenden und Ärzte im Aufwachraum ist die Schmerztherapie. Die Aufgabe der Pflegenden liegt dabei zumeist in der Ermittlung der Schmerzintensität, zum Beispiel mittels Visueller Analogskala (Abb. 3), und des Schmerzcharakters. Nach Rücksprache mit dem Arzt oder gemäß bereits getroffener Anordnungen, erfolgen dann Maßnahmen zur Schmerzbekämpfung. Diese Maßnahmen können vielfältig und unterschiedlich sein, von der Kühlung mittels Eisblasen bis hin zur medikamentösen Behandlung mit Opiaten. Typische Medikamente zur postoperativen Analgesie sind zum Beispiel Metamizol, Piritramid oder auch Ibuprofen. Auch die Schmerztherapie durch eine patientenkontrollierte Epidural- oder Intravenöse Anästhesie (PCEA/PCIA) ist möglich. Hier leisten Pflegende gegebenenfalls in der Aufwachphase Hilfe bei der Aktivierung der entsprechenden Pumpe. Bei allen Medikamenten ist es wichtig, die Sperrzeiten zwischen zwei Gaben einzuhalten, um eine Überdosierung zu vermeiden.
Ergänzend hierzu sollte ein besonderes Augenmerk der Pflegenden auf die Behandlung von postoperativer Übelkeit und Erbrechen (PONV) gelegt werden. Optimal ist ein so frühzeitiges Erkennen, dass ein Erbrechen durch rechtzeitiges Eingreifen, zum Beispiel durch eine Medikamentengabe, verhindert werden kann.
Verlegung bei stabilen Vitalparametern
Während des Aufenthalts werden kontinuierlich die durchgeführten Maßnahmen, die übernehmende Pflegefachperson, Aufnahme- und Verlegungszeitpunkt sowie das Verlegungsziel dokumentiert. Sobald Anästhesist und Pflegepersonal sich über die Verlegungsfähigkeit eines Patienten auf Normalstation verständigt haben, kann der Patient zur Übergabe vorbereitet werden. Im Sinne eines Qualitätsmanagements und zur Dokumentation empfiehlt sich die Einführung von Checklisten, mittels derer der Patientenzustand dokumentiert wird (Abb. 4). Erst wenn hier alle Kriterien erfüllt sind und der Patient stabil ist, kann eine Verlegung erfolgen.
- Bewusstseinslage wach oder wie präoperativ
- Schutzreflexe vorhanden oder wie präoperativ
- Spontanatmung ohne Therapie ausreichend oder wie präoperativ
- Kreislauf ohne Therapie stabil oder wie präoperativ
- Kein klinisch feststellbarer Relaxanzüberhang
- Keine signifikante Blutung
- Bei Harnableitung: ausreichende Diurese
- Zufriedenstellende Schmerzfreiheit
- Keine Hypo- oder Hyperthermie
„Vereinbarung zur Qualitätssicherung ambulante Anästhesie“ des BDA, der DGAI und des BDC; Anästh Intensiv med 2005; 46:36–37 sowie 2006; 47:50–53.
Wulf H, Kessler P, Steinfeldt T, Volk T, Zoremba M. S1-Leitlinie: Empfehlungen zur Durchführung der Spinalanästhesie bei ambulanten Patienten. AWMF-Register Nr.: 001–022
Ullrich L, Stolecki D, Grünewald M. Intensivpflege und Anästhesie. 2. Auflage, 2010. Georg Thieme Verlag KG, Stuttgart.
Überwachung nach Anästhesieverfahren. Entschließungen, Empfehlungen, Vereinbarungen der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin und des Berufsverbandes Deutscher Anästhesisten. 5. Auflage, 2011. www.dgai.de/publikationen/vereinbarungen.