Die Fortschritte der OP-Technik und der modernen Narkoseverfahren erlauben es heute, größere operative Eingriffe auch bei älteren und hochbetagten Patienten durchzuführen. Bei der Indikationsstellung muss jedoch in diesen Fällen gleichzeitig das erhöhte perioperative Komplikationsrisiko dieser Patientengruppe bedacht werden.
Es ist bekannt, dass bei Eingriffen in Vollnarkose, die bei Patienten jenseits des üblichen Ruhestandsalters von 65 Jahren durchgeführt werden, in deutlich erhöhtem Maße Kom-plikationen wie postoperative Thrombosen, Herzrhythmusstörungen und Stürze mit Knochenverletzungen auftreten können. Auch das Risiko nosokomialer Infektionen ist erhöht. Vor allem Harnwegsinfekte und Pneumonien treten in der postoperativen Phase häufiger auf als bei jüngeren Menschen. Diese postoperativen Ereignisse gehen mit einer verschlechterten Gesamtprognose einher und belasten die Krankenhäuser und das gesamte Gesundheitssystem darüber hinaus auch wirtschaftlich.
In einer aktuellen Metaanalyse untersuchte eine Autorengruppe um Dr. Jennifer Watt von der Geriatrischen Abteilung der Universitätsklinik von Toronto, Kanada, ob sich bestimmte präoperative Marker definieren lassen, anhand derer das erhöhte Infektions- und Komplikationsrisiko erkannt werden kann. Den Autoren ging es aber nicht nur um die Erkennung solcher Risikofaktoren, sondern auch um die Frage, ob diese möglicherweise präoperativ günstig beeinflusst werden können.
Methodik der Studie
Die Autoren führten eine Stichwortabfrage in medizinischen Datenbanken ab Beginn der me-dizinischen Datenbankerfassung durch. Suchworte (jeweils auf Englisch) waren Mortalität, funktionelle Verschlechterung, verlängerte Krankenhausverweildauer sowie Entlassung in andere Behandlungsorte als nach Hause. Eingeschlossen wurden Studien mit chirurgischen Patienten aller chirurgischen Disziplinen, deren Alter mindestens 60 Jahre betragen musste. Bei den Studien musste es sich um prospektive Studien handeln, wobei sowohl randomisierte als auch Vorher-Nachher-Studien und Kohortenstudien zugelassen wurden. Zusätzlich wurden folgende Einschlusskriterien definiert:
- Veröffentlichung der Studie in englischer Sprache
- Einschluss elektiver chirurgischer Patienten
- Mittleres Alter der behandelten Patienten in den einzelnen Studien 65 Jahre
- Angabe von präoperativen Risikofaktoren
- Analyse von mindestens einer der betrachteten Zielgrößen als Endpunkt
Ausschlusskriterien waren:
- Retrospektive Studie
- Einschluss von Notfall-Patienten, zumindest wenn diese nicht aus dem Gesamtkollektiv abgrenzbar waren und damit herausgerechnet werden konnten
Um ein einheitliches Vorgehen zu gewährleisten, werteten die Autoren zunächst eine Untergruppe von 10 % der eingeschlossenen Studien jeweils 3-fach aus, d. h., 3 Untersucher beurteilten die Studie jeweils unabhängig von- einander. Die Ergebnisse wurden verglichen und die Bewertungsparameter danach nochmals angepasst. Erst nach dieser Validierung wurden alle zu analysierenden Volltexte von jeweils einem Fachexperten ausgewertet.
Ergebnisse
Insgesamt konnten durch die Stichwortsuche 5 692 Publikationen aufgefunden werden, von denen 44 Studien mit 12 281 eingeschlossenen chirurgischen Patienten die Ein- und Ausschlusskriterien erfüllten. Die Studien untersuchten jeweils nicht alle abgefragten Komplikationen, sondern jeweils einzelne Endpunkte wie folgt:
- Alle postoperativen Komplikationen als summarischer Wert: 28 Studien
- Postoperative Mortalität bis 30 Tage nach OP: 11 Studien
- Krankenhausverweildauer: 22 Studien
- Funktionelle Verschlechterung nach OP: 6 Studien
- Entlassung an einen anderen Ort als nach Hause: 13 Studien.
Auf die Ergebnisse zu diesen Endpunkten wird nachfolgend im Einzelnen eingegangen.
Postoperative Komplikationen: Der Risikofaktor, der in 28 entsprechend auswertbaren Studien mit 6 708 Patienten mit einer deutlich erhöhten Rate von postoperativen Komplikationen korrelierte, war ein niedriger Karnofski-Index (Textkasten). Bei Karnofski-Werten, die eine schlechte allgemeine Funktion anzeigten, fand sich in der vorliegenden Studie eine Risikoerhöhung für postoperative Komplikationen um den Faktor 2,58.
Karnofski-Index
Der Karnofski-Index ist ein Punktescore, mit dem abgeschätzt werden kann, wie eine Person mit den Aktivitäten des täglichen Lebens zurechtkommt. Der Index beinhaltet eine Punkteskala, die von 100 % (= vollständig gesunde Person, die sich selbst versorgt) bis herunter zu 0 % (tote Person) reicht. Dazwischen werden differenzierte Prozentsätze für eine leicht eingeschränkte Fähigkeit, die Aktivitäten des täglichen Lebens allein (80 %) bzw. mit Hilfe (40–60 % je nach notwendigem Unterstützungsgrad) durchzuführen, vergeben.
Bei schwer kranken (20 %) und moribunden Patienten (10 %) sind die Werte entsprechend sehr niedrig.
Eine Rechentabelle für den Karnofski-Index kann über Wikipedia abgerufen werden, sodass der Punktwert eines Patienten jederzeit bei Vorhandensein eines EDV-Zugangs schnell ermittelt werden kann (https://de.wikipedia.org/wiki/ Karnofsky-Index, zuletzt aufgerufen am 15.1.2019).
Weitere Risikofaktoren, die in einzelnen Studien mit einer Risikoerhöhung einhergingen, waren das Rauchen (Risikoerhöhung um den Faktor 2,43), eine zuvor bestehende Einschränkung bei den Aktivitäten des täglichen Lebens (Risikoerhöhung um den Faktor 2,27) und eine Einschränkung in der Wahrnehmung der Umgebung (Risikoerhöhung um den Faktor 2,01).
Ein ganz einfach abzufragender Parameter war die in einer Studie enthaltene Frage, ob der Patient in der Lage war, selbstständig einkaufen zu gehen. Wurde dies verneint, so ergab sich ebenfalls eine hoch signifikante Risikoerhöhung für postoperative Komplikationen (p = 0,011). Ein bestimmter Faktor, um den das Risiko erhöht war, wurde in dieser Studie allerdings nicht angegeben.
In einzelnen Studien waren auch präoperativ geäußerte Ängste mit einer erhöhten allgemeinen postoperativen Komplikationsrate assoziiert. Der Einfluss einer Depression wurde in vier Studien untersucht, diese fanden zusammen eine Risikoerhöhung um den Faktor 2,04 (signifikant).
Wichtig war, die Information aus den Studien, dass ein erhöhtes Alter für sich allein nicht mit einem erhöhten allgemeinen postoperativen Komplikationsrisiko assoziiert war. Für gesunde 65-Jährige betrug die Risikoerhöhung nur 1,07 (im Vergleich zu jüngeren Patienten) und verfehlte damit die Signifikanz. Dies bedeutet, dass die OP-Indikation bei rundum gesunden älteren Personen allein aufgrund der gezielt zu behandelnden Erkrankung gestellt werden kann.
Postoperative Mortalität: 11 Studien mit 3 399 Patienten werteten diesen Parameter aus. Insgesamt betrug die postoperative 30-Tage-Mortalität in diesen Studien 4,58 %. Die Analyse der präoperativen Risikofaktoren ergab jedoch kein einheitliches Bild, sodass sich kein statistisch signifikanter Zusammenhang zwischen präoperativem Status und postoperativer Mortalität ergab. Nicht einmal ein präoperativ vorhandener Diabetes mellitus oder eine vorbestehende Herzinsuffizienz korrelierten mit einer signifikanten Risikoerhöhung.
Länge des Krankenhausaufenthalts nach der OP: Dieser Endpunkt wurde in 21 Studien mit 5 037 Patienten untersucht. Da die Kriterien der Studien allerdings sehr unterschiedlich waren, konnten nur wenige Studien direkt miteinander verglichen werden. Von 6 Studien, die den Risikofaktor „Gebrechlichkeit“ untersuchten, fanden 4 Studien eine Korrelation mit der Länge des postoperativen Krankenhausaufenthaltes. Der Faktor der Risikoerhöhung und der p-Wert werden allerdings nicht detailliert angegeben. In 2 von 6 Studien wurde bei höherem Alter eine Verlängerung des postoperativen Krankenhausaufenthaltes nachgewiesen. Auch hier wurden kein präziser Altersgrenzwert und kein Erhöhungsfaktor mitgeteilt. Insgesamt ist somit lediglich eine präoperative Gebrechlichkeit mit einer ggf. verlängerten postoperativen Behandlungsdauer assoziiert.
Entlassung an einen anderen Ort als nach Hause: Dieser Endpunkt wurde in 13 Studien mit 2 601 Patienten untersucht. Die Patienten wurden im Einzelnen in verschiedene Aufnahmeeinrichtungen wie z. B. Pflegeheime, andere Krankenhäuser oder Rehabilitationseinrichtungen verlegt. Insgesamt wurden nach den 13 Studien 13,65 % der Patienten in andere Orte als nach Hause verlegt. Für gebrechliche Patienten ergab sich in den Studien, dass das Risiko einer Entlassung/Verlegung in andere Orte als nach Hause 6-fach erhöht war (p = 0,002).
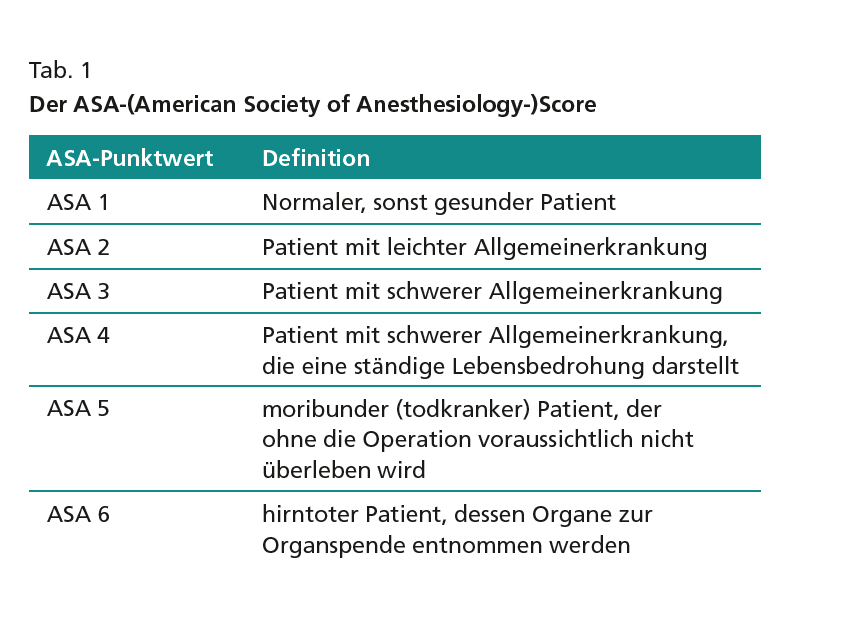
Weitere Faktoren, die in einzelnen Studien eine Korrelation zeigten, waren hohes Alter, Gewichtsverlust vor OP ≥10 %, geringere Beweglichkeit (eigene Angabe der Patienten) sowie ein ASA-Score 2. Der ASA-Score wird präoperativ in fast allen Kliniken ohnehin von der Anästhesie erhoben, um das Narkoserisiko abzuschätzen (Tab. 1). Entsprechende Werte liegen somit meist in der Patientenakte vor.
Schlussfolgerung der Autoren
Die Autoren kommen zu dem Ergebnis, dass einige präopera- tive Einflussfaktoren vermutlich durchaus verbessert oder abgestellt werden können. Dazu gehörten der Verzicht auf Rauchen mindestens 4 Wochen vor einer geplanten OP, und die psychologische und möglicherweise auch medikamentöse Beseitigung oder Linderung von Ängsten und Depressionen. Eher schlecht beeinflussbar sind dagegen Faktoren wie Gebrechlichkeit oder ungenügende Wahrnehmung der Umgebung. In geringem Maße kann es möglicherweise gelingen, durch Training die präoperative Beweglichkeit und Selbstständigkeit zu verbessern. Dadurch würde dann auch der Karnofski-Index ansteigen.
Watt J, Tricco AC, Talbo-Hammon C et al. Identifying older adults at risk of harm following elective surgery: a systematic review and meta-analysis. BMC Medicine 2018;16:2 (online)